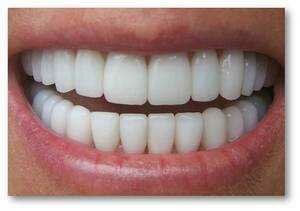
Уход за полостью рта тяжелобольного
Способы кормления тяжелобольных Кормление тяжелобольных ложкой
Контроль за санитарно-гигиеническим режимом палаты.
15. Перед поступлением больного в палату кровать, прикроватную тумбочку, подставку для подкладного судна протирают ветошью, обильно смоченной дезинфицирующим раствором (0,5-процентный раствор хлорамина или 0,2-процентный раствор осветленной хлорной извести). Кровать застилают постельными принадлежностями, прошедшими камерную обработку по режиму для вегетативных форм микробов (Приложение N 1). По возможности соблюдают цикличность заполнения палат.
16. Больному выделяют индивидуальные предметы ухода: плевательницу, поильник, подкладное судно и т.д., которые после употребления тщательно моют. После выписки больного предметы индивидуального ухода подвергают обеззараживанию (Приложение N 1).
17. Для мытья рук больных, а также обслуживающего персонала используют жидкое гексахлорофеновое мыло. Допускают использование хозяйственного мыла в мелкой фасовке на 1 употребление.
18. Запрещают больным пользоваться личными шерстяными вещами, в случае необходимости шерстяные вещи больным выдают после камерной обработки.
19. При смене нательного и постельного белья его аккуратно собирают в мешки из хлопчатобумажной ткани или емкости с крышкой. Запрещают сбрасывать бывшее в употреблении белье на пол или в открытые приемники. Сортировку и разборку грязного белья производят в специально выделенном помещении. После смены белья протирают предметы в палате и пол с дезинфицирующим раствором (Приложение N 1).
20. Уборку приемного отделения и палат производят не реже 2 раз в день влажным способом. Дезинфицирующие средства используют после смены белья и в случае возникновения послеоперационных осложнений.
21. Уборочный материал (ведра, тазы, и пр.) маркируют и используют строго по назначению. Ветошь выделяют и хранят строго по объектам обработки. После использования уборочный материал обеззараживают замачиванием на 1 час в 1-процентном растворе хлорамина или 0,5-процентном осветленном растворе хлорной извести.
22. Категорически запрещают принимать в хирургическое отделение мягкие игрушки и другие предметы, не выдерживающие дезинфекционной обработки.
Контролирование санитарного состояния тумбочек.
1. ТУМБОЧКА. - необходимо ежедневно проверять состояние тумбочек пациентов, особенно тяжело больных (должны быть только предметы личной гигиены, валидол или нитроглицерин, сухое печенье в упаковке и др.) - обрабатывать 1% хлорамином все поверхности тумбочки во время ВЛАЖНОЙ УБОРКИ палат (НЕ МЕНЕЕ 2 раз в день); - ПОСЛЕ ВЫПИСКИ пациента из отделения, ПОЛНОСТЬЮ обработать тумбочку 1% хлорамином двукратно, затем - проточной водой специальной ветошью. ВНИМАНИЕ! СКОРОПОРТЯЩИЕСЯ ПРОДУКТЫ ДОЛЖНЫ храниться только в ХОЛОДИЛЬНИКЕ, а не в тумбочке! ВЕЩИ и ПРОДУКТЫ, хранящиеся в тумбочке, должны находиться на РАЗНЫХ полках.
Уход за волосами, ушами, глазами и носом.
Уход за волосами больного.
Мужчин коротко стригут, женщин с длинными волосами ежедневно расчесываютгустым гребнем, смоченным в растворе уксуса. Мытье волос еженедельно во время принятия гигиенических ванн. Если не позволяет состояние, то голову моют в постели 1 раз в неделю. При этом ставят тазик у головного конца кровати, запрокидывают голову на уровне шеи и подставляют возвышение. Необходимо не забывать о регулярном осмотре на педикулез.
Уход за глазами больного.
Уход за глазами больного требует особого внимания. Глаза промывают при выделениях, склеивающих ресницы. Применяют стерильные марлевые тампоны.Промывание глаз производится от наружного угла глаза к внутреннему. Призаболевании глаз закапывают капли и втирают глазные мази. Пипетку для закапывания перед употреблением кипятят. Перед процедурой медсестра, сиделка тщательно моет руки с мылом и щеткой, протирает их спиртом, чтобы не внести инфекцию в глаза. Техника закапывания: левой рукой слегка оттягивают нижнее веко и, предложив больному посмотреть в противоположную сторону, медленно впускают одну каплю ближе к носу; переждав немного, впускают вторую каплю и просят больного закрыть глаза. Глазные мази накладывают на веки специальной стеклянной лопаточкой. Мази и лопаточки должны быть стерильными. Веко больного оттягивают вниз, за него закладывают мазь и мягкими движениями пальцев через веко растирают ее по слизистой оболочке.
Уход за ушами больного.
Ходячие больные во время ежедневного утреннего туалета самостоятельно моют уши. Больным, длительно находящимся в постели, периодически чистит уши ухаживающий. Если образовалась серная пробка, ее удаляют. Для закапывания капель в ухо нагибают голову больного в здоровую сторону. Левой рукой оттягивают мочку уха, а правой держат пипетку, из которой вводят капли в слуховой проход. После этого в ухо закладывают небольшой ватный тампон на несколько минут.
Уход за полостью носа больного.
Если больной слаб и не может освобождать носовые ходы самостоятельно, ухаживающий должен ежедневно удалять образовавшиеся корочки. Для этого в носовые ходы вводят ватную турунду, смоченную в вазелиновом масле, глицерине или любом масляном растворе, запрокидывая голову больному, и через 2-3 мин вращательными движениями удаляют корочки.
Уход за кожей. Проведение ежедневного туалета.
Уход за кожей больного.
Больных, длительно находящихся в постели и не принимающих гигиенические ванны, следует протирать полотенцем, смоченным водой или одним из дезинфицирующих растворов: камфорным спиртом, одеколоном, спиртом пополам с водой, столовым уксусом и т. д. Для этого один конец полотенца смачивают дезинфицирующим раствором, слегка отжимают и протирают кожу за ушами, шею, спину, переднюю часть грудной клетки и подмышечные впадины. Следует обращать внимание на складки под молочными железами, где у тучных женщин могут образовываться опрелости. Затем насухо вытирают кожу в том же порядке.
Обработка полости рта тяжелобольным.
Уход за полостью рта больного.
У больных, не имеющих возможность самостоятельно ежедневно чистить зубы иполоскать рот, необходимо после каждого кормления ватным шариком, зажатым пинцетом или корнцангом, смоченным кипяченой водой, удалить остатки пищи со слизистой оболочки рта, зубов. Марлевым тампоном протирают язык, зубы, после чего больной прополаскивает рот. Можно также промывать полость рта при помощи шприца (без иглы), резинового баллона в положении сидя.
Неприятный запах изо рта уменьшается при полоскании 0,5% раствором хлорамина, 2% раствором соды.
Съемные зубные протезы на ночь снимают, моют с мылом и хранят в стакане с водой.
У тяжелобольных часто развивается воспаление слизистой оболочки полости рта -стоматит: появляются боль при приеме пищи, слюнотечение, может повыситься температура. Стоматит и паротит (воспаление околоушной железы) резко отягощают состояние больного и могут быть причиной развития сепсиса. Поэтому необходим тщательный туалет полости рта. Для полоскания пользуются растворами соды (натрия гидрокарбоната), двууглекислого натрия или борной кислоты (по 1/2-1 чайной ложке на стакан воды). Полезно также полоскание минеральной водой, перекисью водорода (1-2 столовые ложки на стакан воды) и раствором перманганата калия (1:1000). Температура жидкостей, используемых для полоскания, должна быть 20-40°С, больному дают специальную посуду для сплевывания. Иногда у больных появляются сухость губ и болезненные трещины в углах рта. Для облегчения состояния на губы накладывают марлевую салфетку, смоченную водой, а потом смазывают губы вазелином. Не разрешается широко открывать рот, дотрагиваться до трещин и срывать образовавшиеся корочки, пользоваться зубной щеткой. Полоскать рот следует после каждого приема пищи.
Подмывание больных.
Подмывание больного
Больных, длительное время находящихся в постели и не принимающих каждую неделю гигиеническую ванну, а также страдающих недержанием мочи и кала, необходимо несколько раз в день подмывать, так как скопление мочи и кала в области паховых складок может привести к нарушению целостности кожи и образованию пролежней.
Необходимые принадлежности:
теплая вода, дезинфицирующий раствор (слабый раствор перманганата калия, раствор риванола или другой дезинфицирующий раствор);
кувшин для воды;
держатель;
стерильные ватные шарики;
клеенка;
подкладное судно.
Последовательность действий
Сделать теплый раствор температуры 30-35 °С.
Под судно подложить клеенку.
Больного положить на спину с согнутыми в коленях ногами.
Под крестец подложить подкладное судно.
В левую руку взять кувшин с дезинфицирующим раствором и поливать на наружные половые органы у женщин или на область промежности у мужчин.
Ватный шарик, зажатый держателем, направлять от половых органов к заднему проходу (сверху вниз), затем шарики выбросить.
Сухим ватным шариком протереть кожу в том же направлении.
Профилактика и лечение пролежней. Применение резинового круга.
Пролежни — это дистрофические язвенно-некротические процессы, возникающие у ослабленных больных, длительное время находящихся в постели.
Пролежни образуются на местах, где мягкие ткани сдавливаются поверхностью постели. Чаще всего это область крестца, лопаток, большого вертела, локти.
Образованию пролежней способствует плохой уход за кожей, неудобная постель, редкое перестилание.
Первый признак пролежней — бледность кожи с последующим покраснением, отечностью и отслаиванием эпидермиса. Затем появляются пузыри и некроз кожи.
В тяжелых случаях омертвению подвергаются не только мягкие ткани, но также надкостница и поверхностные слои костного вещества. Присоединение инфекции может привести к сепсису и быть причиной смерти.
Профилактика пролежней:
поворачивать больного на бок несколько раз в день, если позволяет его состояние;
ежедневно несколько раз в день стряхивать простыню, чтобы не было крошек в постели;
следить за тем, чтобы на постельном и нательном белье не было складок и заплаток;
тяжелобольным, длительно находящимся в постели, подложить надувной резиновый круг, на который надета наволочка, так, чтобы крестец находился над отверстием круга;
ежедневно протирать кожу дезинфицирующим раствором: камфорной смесью, камфорным спиртом, водкой, одеколоном, уксусным раствором (1 столовая ложка на 300 мл воды), а при их отсутствии протирать кожу полотенцем, смоченным теплой водой, и вытирать насухо, несколько растирая при этом кожу;
при появлении гиперемии кожи растирать это место сухим полотенцем для улучшения местного кровообращения, кварцевать кожу;
кожу в местах мацерации обмывать холодной водой с мылом и протирать спиртом, затем припудривать.
Для протирания конец полотенца смачивают дезинфицирующим раствором, слегка отжимают и протирают шею, за ушами, спину, ягодицы, переднюю поверхность грудной клетки и подмышечные впадины.
Особое внимание следует обращать на складки под молочными железами, где у тучных женщин могут образоваться опрелости. Затем кожу вытирают насухо в том же порядке.
Лечение пролежней: При появлении пузырей их смазывают спиртовым раствором бриллиантового зеленого, затем накладывают сухую повязку.
Когда некроз отграничивается, омертвевшие ткани удаляют и рану закрывают стерильной салфеткой, смоченной 1%-ным раствором перманганата калия; повязку меняют 2—3 раза в день.
По мере очищения раны переходят на мазевые повязки, применяя мазь Вишневского, смесь перуанского и пихтового масла, синтомициновую эмульсию и т. д.
Уход за больными с недержанием мочи и кала.
Уход за больными с недержанием мочи
Недержание мочи может быть обусловлено различными причинами для назначения целесообразной терапии. В некоторых случаях это просто нарушение обычного стереотипа при смене обстановки, глубокий сон после приема снотворного, отсутствие привычной ночной посуды возле кровати. Недержание мочи нередко прекращается, если возвратить обычный стереотип, будить больного и предлагать помочиться.
У психически здоровых лиц после устранения местных причин может быть применена тренировка рефлекса на опорожнение после наполнения пузыря антисептическими растворами. Для постельных больных необходимо подкладное резиновое надувное судно, для ходячих - улавливатель мочи (различной формы для мужчин и для женщин) с резервуаром для собирания мочи.
Уход за больными с недержанием кала
Недержание кала часто ошибочно воспринимают как неизбежное проявление старения. При правильном диагнозе и соответствующем лечении в подавляющем большинстве случаев этот тягостный для больного симптом может быть резко уменьшен или устранен. Клинически это может быть частое, почти постоянное подтекание полусформировавшегося кала или прохождение сформировавшегося кала 1-2 раза в день в постель или на одежду.
Причины симптома могут быть разнообразными. Чаще всего это применение слабительных, проктит, выпадение прямой кишки, рак прямой кишки, менее часто - язвенный колит прямой кишки, болезнь Крона, синдром недостаточной абсорбции (всасывания жидкости), ишемический колит, иногда ложный позыв на отхождение газов при запорах, а также причины, связанные с нарушением неврогенного контроля за актом дефекации.
В уход за такими больными необходимо включать попытки профилактики рефлекторного опорожнения толстой кишки. Так, если стул наступает после утреннего чая, то прием его больному следует сочетать с пребыванием на унитазе или ночной посуде. При склонности к поносам применяют лекарственные средства, задерживающие опорожнение кишок. Соответственно функции кишок применяются клизмы (лучше из отвара ромашки), изредка суппозитории.
Определение пульса, его характеристика.
Пульс — это толчкообразные колебания стенок сосудов, которые возникают при движении крови, выталкиваемой сердцем исследуют пульс в местах поверхностного расположения артерий.
Чаще всего его прощупывают на лучевой артерии. Если исследование пульса на лучевой артерии затруднено (гипсовая по вязка, ожоги), то возможно определение его на сонной, бедренной, височной артериях и др.
Характеристики пульса: ритм, частота, наполнение, напряжение, величина.
Ритм — это временной промежуток между пульсовыми волнами. Если они одинаковые, то пульс ритмичный; если разные — то аритмичный.
Частота — это количество пульсовых волн в 1 мин. В норме у взрослого человека — 60—80 ударов в минуту. Если частота пульса менее 60 ударов в минуту, это брадикардия, если более 80 — тахикардия. У доношенных новорожденных в норме — 120—140 ударов в минуту, у недоношенных — 140—160, в возрасте 1 года — 110—120 ударов в минуту.
Наполнение пульса определяется по силе, с которой необходимо прижать лучевую артерию для того, чтобы ощутить пульсовую волну. Пульс полный, если прилагаемые усилия невелики; пульс пустой, если сила прижатия больше. Наполнение зависит от нагнетательной функции сердца, тонуса сосудов и количества выбрасываемой сердцем крови.
Напряжение пульса определяется по силе, с которой надо прижать лучевую артерию до прекращения пульсации. В зависимости от силы прижатия выделяют пульс твердый (напряженный ), умеренный и мягкий.
Величина пульса зависит от наполнения и напряжения. При хорошем наполнении и напряжении говорят о большом пульсе, при слабом наполнении и напряжении пульс считается малым.
Ритмичный пульс можно подсчитать за 1/2 мин, умножив затем полученные данные на 2. При аритмичном пульсе проводят исследование на обеих руках в течение 1 мин, затем данные складывают и делят на 2.
Приготовьте: - секундомер; - лист наблюдений.
Технология
Исследование пульса на лучевой артерии:
1. Больной должен быть спокоен, рука находится в расслабленном состоянии. 2. Захватите кисть пациента выше лучезапястного сустав так, чтобы ваш большой палец находился с локтевой стороны, а остальные пальцы — с ладонной стороны. 3. Прижмите лучевую артерию 2, 3, 4 пальцами к лучевой кости и найдите место пульсации. 4. Определите все характеристики пульса. 5. Занесите данные в лист наблюдений.
Измерение артериального давления и занесение значений в температурный лист.
Последовательность действий м/с для обеспечения безопасности 1. Информируйте пациента о предстоящей манипуляции и ходе ее выполнения. 2. Положите правильно руку пациента: в разогнутом положении ладонью вверх, мышцы расслаблены.
Если пациент находится в положении сидя, то для лучшего разгибания конечности попросите его подложить под локоть сжатый кулак кисти свободной руки. 3. Наложите манжетку на обнаженное плечо пациента на 2-3 см выше локтевого сгиба; одежда не должна сдавливать плечо выше манжетки; закрепите манжетку так плотно, чтобы между ней и плечом проходил только один палец. 4. Соедините манометр с манжеткой. Проверьте положение стрелки манометра относительно нулевой отметки шкалы. 5. Нащупайте пульс в области локтевой ямки и поставьте на это место фонендоскоп. 6. Закройте вентиль на груше и накачивайте в манжетку воздух: нагнетайте воздух, пока давление в манжетке по показаниям манометра не превысит на 25-30 мм рт. ст. уровень, при котором перестала определяться пульсация артерии. 7. Откройте вентиль и медленно выпускайте воздух из манжетки. Одновременно фонендоскопом выслушивайте тоны и следите за показаниями шкалы манометра. 8. Отметьте величину систолического давления при появлении над плечевой артерией первых отчетливых звуков.
9. Отметьте величину диастолического давления, которая соответствует моменту полного исчезновения тонов. 10. Запишите данные измерения артериального давления в виде дроби (в числителе - систолическое давление, а в знаменателе - диастолическое), например, 120/75 мм рт.ст. 11. Помогите пациенту лечь или сесть удобно. 12. Обработайте мембрану фонендоскопа 70%-ным спиртом двухкратным протиранием. 13. Вымойте руки. 14. Зарегистрируйте полученные данные в температурном листе. Запомните! Артериальное давление нужно измерять два- три раза на обеих руках с промежутками в 1-2 минуты, достоверным артериальным давлением считать наименьший результат. Воздух из манжетки надо выпускать каждый раз полностью. Оценка полученных результатов Артериальное давление измерено, данные занесены в температурный лист.
Подсчет дыхательных движений.
Последовательность выполнения процедуры:
1) взять часы с секундной стрелкой или секундомер;
2) выполнять манипуляцию сухими и теплыми руками;
3) психологически подготовить пациента к манипуляции, преднамеренно предупредив его, что будут определяться свойства пульса;
4) попросить пациента занять удобное положение и не разговаривать;
5) положить пальцы правой руки на область лучезапястного сустава пациента, имитируя подсчет частоты пульса;
6) подсчитать частоту дыхательных движений грудной клетки за минуту, наблюдая за экскурсией грудной клетки или брюшной стенки;
7) обратить внимание на глубину и ритмичность дыхания;
8) зарегистрировать частоту дыханий за минуту в температурном листе.
Наблюдение за больными при кашле. Первая доврачебная помощь. Сбор мокроты.
Кашель - является защитно-рефлекторным актом, направленным на выведение из дыхательных путей инородных тел, слизи, мокроты. По характеру кашель может быть сухой и влажный. Наблюдайте как кашляет больной: непрерывно, периодически, приступами, отхаркивает ли он мокроту, что провоцирует кашель (во время еды, в определенном положении). Сухой кашель не сопровождается выделением мокроты и встречается при сухих плевритах, фарингитах и острых бронхитах, иногда сопровождает бронхиальную астму. Влажный кашель сопровождается выделением мокроты. Чем жиже мокрота, тем легче она отхаркивается. Кашель с выделением большого количества мокроты при перемене положения тела характерен для заболеваний, связанных с наличием полости (абсцесс, бронхоэктазы). Кашель, возникающий в связи с приемом пищи, указывает на наличие свища между пищеводом и трахеей или бронхами, что встречается, например, при прорыве раковой опухоли пищевода в бронх. Кашель, сопровождающийся рвотой, наблюдается у больных с коклюшем, при некоторых формах туберкулеза, а также при хроническом фарингите, когда вязкая мокрота раздражает чувствительную слизистую оболочку зева. Помощь при кашле:
-
выполнение назначений врача;
-
лечение основного заболевания, сопровождающегося кашлем;
-
по согласованию с врачом - фитотерапия;
-
по согласованию с врачом - применение отвлекающей терапии - горчичники, банки, согревающие компрессы на грудь, ножные горчичные ванны, а также тепловлажные или щелочные ингаляции;
-
обильное теплое щелочное питье;
-
проветривание помещений;
-
влажная уборка помещений;
-
при наличии мокроты - проведение постурального дренажа, вибрационного массажа и обеспечение больного плевательницей;
-
исключение неблагоприятных факторов, способствующих возникновению или усилению кашля - увлажнение воздуха в помещении, запрещение курения;
-
при аллергическом кашле - удаление из помещения возможных аллергенов.
Кормление тяжелобольных.
Показания: невозможность самостоятельно принимать пищу.
Оснащение: посуда для кормления.
Подготовка к кормлению:
1. Предупредить пациента за 15 минут о том, что предстоит приём пищи, и получить его согласие.
2. Проветрить помещение, освободить место на тумбочке или придвинуть прикроватный столик.
3. Помочь пациенту занять высокое положение Фаулера.
4. Помочь пациенту вымыть руки и накрыть его грудь салфеткой.
5. Вымыть руки.
6. Принести пищу и жидкость, предназначенные для еды и питья: горячие блюда должны быть горячими (до 60º).
7. Спросить пациента, в какой последовательности он предпочитает принимать пищу.
8. Проверить температуру горячей пищи, капнув несколько капель себе на тыльную поверхность кисти.
Кормление:
1. Предложить выпить (лучше через трубочку) несколько глотков жидкости.
2. Кормить медленно:
· называть каждое блюдо, предлагаемое пациенту;
· наполнить ложку на ⅔ твёрдой (мягкой) пищей;
· коснуться ложкой нижней губы, чтобы пациент открыл рот;
· прикоснуться ложкой к языку и извлечь пустую ложку;
· дать время прожевать и проглотить пищу;
· предлагать питьё после нескольких ложек твёрдой (мягкой) пищи.
3. Вытереть (при необходимости) губы салфеткой.
4. Предложить пациенту прополоскать рот водой после еды.
Окончание кормления:
1. Убрать после еды посуду и остатки пищи.
2. Вымыть руки.
Кормление с помощью поильника
Показания: невозможность самостоятельно принимать пищу.
Оснащение: поильник, салфетка, питательный раствор.
Подготовка к кормлению:
1. Протереть прикроватный столик.
2. Рассказать пациенту, какое блюдо будет приготовлено.
3. Вымыть руки (будет лучше, если пациент будет видеть это).
4. Поставить на прикроватный столик приготовленную пищу.
Кормление:
1. Переместить пациента на бок или в положение Фаулера (полусидя, полулёжа, если позволяет его состояние).
2. Прикрыть шею и грудь пациента салфеткой.
3. Кормите пациента из поильника небольшими порциями (глотками).
Примечание: в течение всей процедуры кормления пища должна быть тёплой и выглядеть аппетитно.
Окончание кормления:
1. Дать прополоскать рот водой после кормления.
2. Убрать салфетку, покрывающую грудь и шею пациента.
3. Помочь пациенту занять удобное положение.
4. Убрать остатки пищи.
5. Вымыть руки.
Введение назогастрального зонда
(пациент может помочь медсестре, поведение адекватное)
Показания: определяет врач.
Подготовка к процедуре:
1. Объяснить пациенту ход и суть предстоящей процедуры (если это возможно) и получить согласие пациента на проведение процедуры.
2. Подготовка оснащения: стерильный желудочный зонд диаметром 0,5-0,8 см; стерильный глицерин, стакан с водой 30-50 мл и трубочкой для питья; шприц Жане, лейкопластырь (1х10 см); зажим; ножницы; заглушка для зонда; фонендоскоп, безопасная булавка; лоток; полотенце; салфетки; чистые перчатки.
3. Определить наиболее подходящий способ введения зонда: прижать сначала одно крыло носа и попросить пациента дышать, затем повторить эти действия с другим крылом носа.
4. Определить расстояние, на которое следует ввести зонд (расстояние от кончика носа до мочки уха и вниз по передней брюшной стенке так, чтобы последнее отверстие зонда было ниже мечевидного отростка или рост – 100 см.
5. Помочь пациенту принять высокое положение Фаулера.
6. Вымыть руки. Надеть перчатки.
Выполнение процедуры:
1. Смочить слепой конец зонда водой или глицерином.
2. Попросить пациента слегка запрокинуть голову.
3. Ввести зонд через нижний носовой ход на расстоянии 15-18 см.
4. Попросить пациента разогнуть голову в естественное положение.
5. Дать пациенту стакан с водой и трубочкой для питья. Попросить пить мелкими глотками, заглатывая зонд. Можно добавить в воду кусочек льда.
6. Помогать, пациенту заглатывать зонд, продвигая его в глотку во время каждого глотательного движения.
7. Убедиться, что пациент может ясно говорить и свободно дышать.
8. Мягко продвигать зонд до нужной отметки. Если пациент способен глотать, предложить ему выпить воды через соломинку. Когда пациент глотает, мягко продвигать зонд.
9. Убедиться в правильном местонахождении зонда в желудке: ввести с помощью шприца Жане около 20 мл воздуха, выслушивая при этом эпигастральную область или присоединить шприц к зонду: при аспирации в зонд должно поступать содержимое желудка (вода и желудочный сок).
10. В случае необходимости оставить зонд на длительное время: отрезать пластырь длинной 10 см, разрезать его в длину на 5 см пополам. Прикрепить неразрезанную часть лейкопластыря зонд и закрепить полоски крест-накрест на спинке носа, избегая надавливания на крылья носа.
Окончание процедуры:
-
Закрыть зонд заглушкой (если процедура, ради которой был введен зонд, будет выполнена позднее) и прикрепить безопасной булавкой к одежде пациента на груди.
-
Помочь пациенту принять удобное положение.
-
Снять резиновые перчатки, погрузить их в ёмкость с 3% раствором хлорамина на 60 минут, затем утилизировать в отходы класса Б.
-
Вымыть руки.
-
Сделать запись о проведении процедуры и реакции пациента.
studfiles.net
УХОД ЗА РОТОВОЙ ПОЛОСТЬЮ ТЯЖЕЛОБОЛЬНОГО
⇐ ПредыдущаяСтр 19 из 62Следующая ⇒Цель:гигиеническая и профилактика заболеваний слизистой полости рта, зубов, дёсен, языка.
Условиявыполнения:стационарные,амбулаторно-поликлинические.
Показания:тяжёлое состояние пациента, невозможность осуществлять самоуход.
Материальные ресурсы:стерильные шарики, шпатель, пинцет, зажим, резиновый баллон, 2 лотка, полотенце, перчатки, растворы фурацилина 1:5000, 2% двууглекислой соды, глицерин.
Безопасность персонала.
1. Обработать руки гигиеническим способом до и после процедуры.
2. Надеть халат, шапочку, маску, перчатки.
Подготовка пациента.
1. Поздороваться, представиться, узнать имя, отчество пациента
2. Получить устное согласие пациента
3. Поднять головной конец кровати, придать возвышенное положениепациенту.
4. Накрыть грудь полотенцем или салфеткой.
5. Подставить лоток к щеке пациента.
Техника.
1. Раствор налить в лоток.
2. Ватный шарик взять пинцетом из упаковки, закрепить в зажиме.
3. Смочить ватный шарик.
4. Попросить пациента открыть рот.
5. Щеку оттянуть шпателем изнутри.
6. Протереть внутреннюю поверхность щёк, дёсен, зубов, по мере загрязнения шарики менять.
7. Удалить налёт с языка.
8. Промыть полость рта струёй из баллона, оттягивая щёки шпателем поочерёдно (голова пациента наклонена набок и книзу).
9. Излишки раствора во рту промокнуть сухими шариками.
10. Трещины на губах смазать глицерином.
11. Убрать лоток, полотенце или салфетку.
12. Придать пациенту удобное положение
13. Обработать предметы ухода.
14. Снять перчатки, вымыть руки, обработать антисептиком.
15. После каждого приёма пищи полоскать ротовую полость водой или 2% раствором натрия гидрокарбоната.
16. Сделать отметку в листе наблюдений.
Возможные осложнения ухода:стоматиты, гингивиты, кариес.
УХОД ЗА ЗУБАМИ И ОЧИЩЕНИЕ ПРОМЕЖУТКОВ МЕЖДУ ЗУБАМИ ТЯЖЕЛОБОЛЬНОГО
Цель:
• гигиеническое содержание ротовой полости, зубов;
• профилактика кариеса.
Условия выполнения:стационарные, амбулаторно-поликлинические.
Показания:Невозможность осуществлять самоуход.
Противопоказания:бессознательное состояние пациента.
Материальные ресурсы:перчатки, маска, лоток, стакан с водой, зубная паста, крем для губ, зубную щётка, специальная нить (флосс), полотенце, антисептик.
Безопасность персонала.
1. Обработать руки гигиеническим способом до и после процедуры.
2. Надеть халат, шапочку, маску, перчатки.
Подготовка пациента.
1. Поздороваться, представиться, узнать имя, отчество пациента
2. Получить устное согласие пациента
3. Придать пациенту возвышенное положение в постели.
4. Повернуть голову пациента набок.
Техника.
1. Положить полотенце и лоток под подбородок, придерживать лоток рукой.
2. Подать пациенту воды для полоскания ротовой полости, предложить выплюнуть воду в лоток.
3. Смочить зубную щётку и нанести на неё зубную пасту.
4. Вычистить верхние зубы пациента: внешнюю поверхность, жевательныеповерхности, заднюю поверхность.
5. Аналогично почистить нижние зубы.
6. Помочь пациенту прополоскать рот водой. Держать лоток у подбородка.При необходимости вытереть подбородок пациента.
7. Подготовить зубную нить:
• длина нити 45 см (это длина от кончика среднего пальца до локтя вашейруки);
• обмотать большую часть этой нити вокруг среднего пальца другой рукитак, чтобы между пальцами остался кусок нити длиной 2,5 см;
• туго натянуть эту нить, захватив её большим и указательным пальцамиобеих рук.
8. Осторожно продеть нить между соседними зубами, не задевая дёсен и неоказывая на них давления.
9. Протереть нитью боковую поверхность зуба, двигая нить снизу вверх.
10. Почистить один зуб, отмотать чистый участок нити длиной 2,5. см с одного пальца, а загрязнённый участок нити намотать на другой палец.
Порядок чистки зубов нитью:
• боковые поверхности первых двух зубов;
· боковые поверхности одной половины верхних зубов, затем - второй половины;
· одной половины нижних зубов, затем - второй половины;
· боковую поверхность задних зубов.
11. Подать воды для полоскания ротовой полости.
12. Использованную нить дезинфицировать, утилизировать отходы класса Б
13. Смазать губы вазелином или гигиенической помадой.
14. Перчатки снять в ёмкость для дезинфекции, руки вымыть, обработать антисептиком.
15. Сделать отметку в листе наблюдения.
УХОД ЗА ЗУБНЫМИ ПРОТЕЗАМИ
Цель:
• обеспечение гигиены полости рта;
• предупреждение деформации протезов.
Условия выполнения:стационарные, амбулаторно-поликлинические.
Показания:невозможность осуществлять самоуход.
Материальные ресурсы:полотенце, перчатки, лоток, стакан с водой, зубная паста, зубная щётка, крем для губ, стакан для протезов, махровая или марлевая салфетка, антисептик.
Безопасность персонала.
1. Обработать руки гигиеническим способом до и после процедуры.
2. Надеть халат, шапочку, маску, перчатки.
Подготовка пациента.
1. Поздороваться, представиться, узнать имя, отчество пациента
2. Получить устное согласие пациента
Техника.
1. Поставить к подбородку лоток и положить полотенце.
2. Подать пациенту стакан с водой для полоскания ротовой полости.
3. Попросить прополоскать рот водой.
4. Попросить его вынуть протезы, или помочь ему сделать это.
5. Положить протезы в стакан.
6. Помочь пациенту салфеткой, ватным шариком, закреплённым на пинцете,почистить ротовую полость. Если есть собственные зубы, почистить ихщёткой и зубной пастой.
7. Почистить протезы специальной щёткой, пастой под прохладной проточной водой, положив на дно раковины салфетку.
8. Прополоскать зубные протезы под холодной проточной водой.
9. Прополоскать стакан для протезов.
10.Положить протезы в стакан (если пациент не хочет их надевать, или на ночное время).
11. Добавить в стакан воды, чтобы она закрывала протезы.
12.Перчатки снять в ёмкость для дезинфекции, руки вымыть, обработать антисептиком.
13.Сделать отметку в листе наблюдений.
14. Обучить пациента самостоятельному уходу за ротовой полостью и зубными протезами при улучшении самочувствия и расширении двигательного режима.
БРИТЬЁ ТЯЖЕЛОБОЛЬНОГО
Цель:гигиеническая.
Условиявыполнения:стационарные,амбулаторно-поликлинические.
Показания:тяжёлое состояние пациента, невозможность осуществлять самоуход.
Материальные ресурсы:Почкообразный лоток, клеёнка, салфетка для компресса, салфетка для удаления остатков крема для бритья, полотенце, индивидуальный станок пациента (или одноразовый), крем или пена для бритья, кисточка (помазок) для бритья, пелёнка, крем после бритья.
Безопасность персонала.
1. Обработать руки гигиеническим способом до и после процедуры.
2. Надеть халат, шапочку, маску, перчатки.
Подготовка пациента.
1. Поздороваться, представиться, узнать имя, отчество пациента
2. Получить устное согласие пациента
3. Придать пациенту положение Фаулера.
4. Укрыть шею и грудь пациента клеёнкой и пелёнкой.
Техника выполнения процедуры.
1. Налить в лоток воды температурой 40-45°С.
2. Смочить салфетку в воде, отжать и положить её на щёки и подбородокпациента на 5—10 минут.
3. Нанести на кожу лица крем или пену для бритья, равномерно распределить его с помощью кисточки (помазка). Если пациент в состоянии сделать это самостоятельно - дайте ему эту возможность.
4. Вести станок вниз, оттягивая кожу кверху; брить сначала кожу одной щеки, кожу под носом, затем кожу другой щеки, под нижней губой и областьшеи под подбородком.
5. Смочить салфетку в ёмкости с водой, отжать её и протереть кожу лица,удаляя остатки крема (пены).
6. Осушить кожу сухой салфеткой лёгкими промокающими движениями исмазать кожу лосьоном «после бритья». Если пациент в состоянии сделать, это самостоятельно-дайте ему эту возможность.
7. Дать зеркало, чтобы пациент мог увидеть себя.
8. Обработать предметы ухода.
9. Снять перчатки в ёмкость для дезинфекции.
10.Вымыть и осушить руки, обработать антисептиком.
11.Отметить в листе наблюдений.
Примечание. Бритьё тяжелобольному пациенту проводить через день.
⇐ Предыдущая14151617181920212223Следующая ⇒Читайте также:
lektsia.com
8. Основные гигиенические манипуляции
Советы по уходу
8.1. Уход за кожей
Личная гигиена - это широкое понятие, включающее в себя выполнение правил, которые способствуют сохранению и укреплению здоровья человека. Первоочередным является соблюдение чистоты тела. Кожный покров тела выполняет защитную функцию (защищает организм от механических повреждений, проникновения из внешней среды вредных и токсических веществ, микроорганизмов), участвует в обмене веществ (дыхательная, выделительная функции), является составляющей одного из органов чувств - кожного анализатора. Во время физической нагрузки, при повышении температуры тела, при заболеваниях почек, печени, дыхательной системы, пищеварительного тракта и кожи выделительная функция находится в состоянии напряжения. Через кожу повышается газообмен, во много раз увеличивается количество выделяемых веществ. При этом через кожу также начинают выделяться продукты нарушенного обмена веществ. Установлено, что в течение недели сальные железы кожи человека выделяют около 200 г кожного сала, а потовые железы - от 3 до 7 л пота. Загрязнение кожных покровов нарушает защитные свойства кожи и соотношение микроорганизмов, которые в норме населяют её, создаются условия для размножения инородных микробов и паразитарных грибов. Всё это может привести к появлению гнойничковой сыпи, шелушению, опрелости, изъязвлений, пролежней. Очевидно, что для нормального функционирования кожи необходимо содержать её в чистоте и оберегать от повреждений.
Больные, находящиеся на общем режиме, моются самостоятельно в ванне или под душем не реже 1 раза в 7 дней. Медсестра должна вести график проведения гигиенической ванны ходячим больным с отметкой в истории болезни.
8.1.1. Проведение гигиенического душа
Показания: загрязнение кожи, педикулёз. Противопоказания: тяжёлое состояние больного. Оснащение: скамейка или сиденье для ванны, щётка, мыло, мочалка-рукович-ка, перчатки, средства для обработки ванны. Выполнение манипуляции: - надеть перчатки; - вымыть ванну щёткой с мылом, ополоснуть 0,5%-ным раствором хлорной извести или 2%-ным раствором хлорамина, ополоснуть ванну горячей водой (можно применять чистящие и дезинфицирующие бытовые средства); - поставить в ванну скамейку и усадить пациента; - вымыть пациента мочалкой: сначала голову, затем туловище, верхние и нижние конечности, пах и промежность; - помочь пациенту вытереться полотенцем и одеться; - снять перчатки;
- проводить больного до палаты.
8.1.2. Проведение гигиенической ванны
Показания: загрязнение кожи, педикулёз. Противопоказания: тяжелое состояние больного. Оснащение: щётка, мыло, мочалка-рукавичка, перчатки, подставка для упора ног, средства для обработки ванны. Выполнение манипуляции: - надеть перчатки; - вымыть ванну (рис. 73) щёткой с мылом, ополоснуть 0,5%-ным раствором хлорной извести или 2%-ным раствором хлорамина, ополоснуть ванну горячей водой (можно применять чистящие и дезинфицирующие бытовые средства); - наполнить ванну тёплой водой (температура воды 35-37 °С); - помочь пациенту принять удобное положение в ванной (уровень воды должен доходить до мечевидного отростка); - вымыть пациента мочалкой: сначала голову, затем туловище, верхние и нижние конечности, пах и промежность; - помочь пациенту выйти из ванны, вытереться полотенцем и одеться; - снять перчатки; - проводить больного до палаты.
Продолжительность ванны не более 25 минут.
Возможные осложнения: ухудшение самочувствия - боли в сердце, сердцебиения, головокружение, изменение цвета кожи. При появлении таких признаков необходимо прекратить приём ванны, транспортировать пациента на каталке в палату, оказать необходимую помощь.
Для облегчения работы персонала существуют специальные приспособления, позволяющие легко помещать больного в ванну (рис. 74).
8.1.3. Уход за кожей тяжелобольного
Пациентам, которым показан постельный или строгий постельный режим, применение гигиенической ванны или душа противопоказано из-за тяжести состояния и высокого риска развития осложнений. Однако соблюдение гигиены кожи у этой категории больных также необходимо. Таким больным не менее двух раз в день протирают кожу тампоном или концом полотенца, смоченным тёплой водой или раствором антисептиков (10%-ным раствором камфарного спирта, раствором уксуса - 1 столовая ложка на стакан воды, 70%-ным этиловым спиртом пополам с водой, 1%-ным салициловым спиртом). Затем протёртые места насухо вытирают. Медсестра моет больного (лицо, шею, руки) с помощью губки, смоченной тёплой водой. Затем высушивает кожу полотенцем. Ноги больному моют 2-3 раза в неделю, поставив тазик на кровать, после чего при необходимости коротко стригут ногти. При плохом уходе за кожей могут возникнуть опрелости, пролежни и другие осложнения, ухудшающие их состояние.
Особенно тщательно необходимо обмыть и высушить складки кожи под молочными железами у женщин (особенно у тучных), подмышечные впадины, паховые складки, так как в противном случае высок риск развития опрелостей. Защитные свойства кожи при этом снижаются, и микроорганизмы получают возможность проникнуть через повреждённую кожу. С целью профилактики опрелостей необходимо ежедневно осматривать складки кожи под молочными железами, подмышечные впадины, паховые складки. После обмывания и высушивания эти участки кожи необходимо припудривать присыпкой.
8.1.4. Мытьё ног в постели
Оснащение: резиновая клеёнка, тазик, тёплая вода температурой 34-37 °С, мочалка, мыло, полотенце, вазелин или смягчающий крем. Выполнение манипуляции: - надеть перчатки; - положить клеёнку на матрас; - поставить таз на клеёнку; - налить воды до половины таза; - опустить ноги больного в таз с минимальной физической нагрузкой для больного; - хорошо намылить ноги, особенно межпальцевые пространства; - ноги больного сполоснуть чистой водой, приподняв их над тазом; - вытереть ноги насухо полотенцем; - смазать подошвы и пятки кремом; - вынуть клеёнку; - удобно уложить ноги на постели и накрыть их одеялом;
- вымыть руки.
8.1.5. Подмывание больного
Больные, которые сами могут себя обслуживать, проводят подмывание кипячёной водой с мылом ежедневно, желательно утром и вечером. Тяжелобольных, длительное время находящихся в постели и не имеющих возможности регулярно принимать гигиеническую ванну, следует подмывать после каждого акта дефекации и мочеиспускания. Больных, страдающих недержанием, необходимо подмывать несколько раз в день, так как скопление мочи и кала в области промежности и паховых складок может стать причиной появления опрелостей, пролежней или инфицирования. Показания: гигиена промежности. Оснащение: 8-16 ватных тампонов, клеёнка, судно, корнцанг, кувшин, кружка Эсмарха с резиновой трубкой, зажимом и наконечником, раствором антисептика (слаборозовый раствор марганцовки или раствор фурацилина 1:5000). Выполнение манипуляции: - надеть перчатки; - уложить больного на спину, ноги у него должны быть согнуты в коленях и разведены; - под больного постелить клеёнку и поставить судно; - взять в правую руку корнцанг с салфеткой или ватным тампоном, а в левую - кувшин с тёплым раствором антисептика или водой температуры 30-35 °С. Вместо кувшина можно использовать кружку Эсмарха с резиновой трубкой, зажимом и наконечником; - поливать раствором на половые органы, а салфеткой (тампоном) производить движения от половых органов к заднему проходу (сверху вниз). Вначале подмывают малые половые губы (двумя разными тампонами или одним большим, но разными сторонами), затем - большие половые губы, паховые складки, в последнюю очередь подмывают область ануса, каждый раз меняя тампоны; - высушить в той же последовательности, постоянно меняя тампоны; - в конце процедуры убрать судно и клеёнку;
- вымыть руки.
8.2. Уход за полостью рта
Уход за полостью рта - необходимая процедура для всех больных, так как там скапливаются микроорганизмы, вызывающие неприятный запах изо рта и являющиеся причиной воспалительных изменений зубов, слизистых оболочек ротовой полости, выводных протоков слюнных желез. Помощь в таком уходе необходимо проводить больным, которые не в состоянии сами сделать это. Пациенты должны тщательно чистить зубы, особенно возле дёсен, 2-3 раза в день, желательно после каждого приёма пищи. При невозможности выполнить это следует полоскать рот после еды слегка подсоленной водой (*/4 чайной ложки поваренной соли на стакан воды) или раствором питьевой соды (У2 чайной ложки на стакан воды). Эта процедура также необходима людям, у которых нет зубов. Тяжелобольным, которые не могут сами почистить зубы, после каждого приёма пищи медицинская сестра должна обработать ротовую полость. Больные полощут рот. После этого дёсны аккуратно и тщательно протирают ватным шариком или марлевой салфеткой, закреплённой зажимом или корнцангом и смоченной раствором антисептика.
Аппликация - это наложение на слизистую оболочку стерильных марлевых салфеток, смоченных в каком-либо дезинфицирующем растворе (0,1%-ный раствор фурацилина) на 3-5 минут. Эту процедуру повторяют несколько раз в день. Можно делать аппликации с болеутоляющими средствами.
Больные, у которых нарушено носовое дыхание и которые почти полностью дышат ртом, часто страдают от сухости губ, ротовой полости. Через некоторое время у них образуются трещины в уголках рта, что бывает болезненно, особенно при разговоре, зевоте, еде. Больного надо научить не прикасаться руками к этим ранам и широко не раскрывать рот. Губы осторожно протирают тампоном, смоченным раствором фурацилина 1:4000, а затем смазывают растительным, оливковым или вазелиновым маслом, маслом облепихи. Для профилактики образования трещин и высыхания губ больным в коме при искусственной вентиляции лёгких накладывают марлевую салфетку, умеренно смоченную раствором фурацилина, которую по мере высыхания заменяют. У больных с высокой лихорадкой, страдающих вирусной инфекцией или тяжёлым нарушением кровообращения, иногда развивается афтозный стоматит, при котором появляется резкий запах изо рта. Чтобы избавиться от этого запаха, необходимо лечить, прежде всего, основное заболевание. Обязательно проводить полоскание рта дезинфицирующими средствами (0,2%-ный раствор гидрокарбоната натрия, 1%-ный раствор хлорида натрия или зубной эликсир).При наличии у больного съёмных зубных протезов на ночь их снимают, тщательно промывают проточной водой и хранят в сухом стакане. Перед тем как надеть, опять промывают.
8.2.1. Обработка полости рта
Алгоритм ухода за полостью рта
Показания: регулярный уход за полость рта. Оснащение: шпатель, ватные шарики, зажим или пинцет, лоток, растворы перечисленных ранее антисептиков, перчатки. Подготовка к процедуре: - представиться пациенту, объяснить ход предстоящей процедуры (если он в сознании); - подготовить всё необходимое оборудование; - расположить пациента в одном из следующих положений: - на спине под углом более 45°, если это не противопоказано, - лёжа на боку, - лёжа на животе (или спине), повернув голову вбок; - надеть перчатки; - обернуть полотенце вокруг шеи пациента. Выполнение манипуляции: - приготовить мягкую зубную щётку (без зубной пасты) для чистки зубов. Попросить больного широко открыть рот. Смочить щётку в приготовленном антисептическом растворе. При отсутствии зубной щётки можно использовать марлевую салфетку, закреплённую на зажиме или пинцете; - произвести чистку зубов, начиная с задних, последовательно вычистить внутреннюю, верхнюю и наружную поверхность, выполняя движения вверх-вниз в направлении от задних зубов к передним. Повторить те же действия с другой стороны рта. Процедура повторяется не менее двух раз; - сухими тампонами промокнуть ротовую полость пациента для удаления остатков жидкости и выделений из полости рта; - попросить больного высунуть язык. Если он не может этого сделать, то необходимо обернуть язык стерильной марлевой салфеткой и левой рукой осторожно вытянуть его изо рта; - салфеткой, смоченной в антисептическом растворе, протереть язык, снимая налёт, в направлении от корня языка к его кончику. Отпустить язык, сменить салфетку; - салфеткой, смоченной в антисептическом растворе, протереть внутреннюю поверхность щёк, пространство под языком, дёсны пациента; - при сухости языка смазать его стерильным глицерином; - последовательно обработать верхнюю и нижнюю губы тонким слоем вазелина (для профилактики трещин на губах). Оконгание процедуры: - убрать полотенце. Удобно уложить пациента; - собрать принадлежности по уходу и доставить в специальную комнату для дальнейшей обработки; - снять перчатки, поместить их в контейнер для дезинфекции; - вымыть руки, обработать их антисептиком или мылом; - сделать соответствующую запись о выполненной процедуре в медицинской документации. Во время этой манипуляции внимательно осматривается рот, язык, дёсны. При возникновении воспалительных изменений в ротовой полости проводят полоскание, обработку дёсен раствором фурацилина 1; 5000, 2%-ным раствором борной кислоты. Иногда накладывают аппликации с этими же растворами, через 1-2 часа удаляя их. Лечение проводят под руководством стоматолога. В качестве доврачебной помощи места воспаления слизистых оболочек можно обработать раствором бриллиантовой зелени. Эту процедуру повторяют 2-3 раза в сутки. На ранних стадиях она иногда позволяет полностью излечить больного до прихода консультанта-стоматолога.
У больных, длительно находящихся на постельном режиме и употребляющих мало витаминов, может развиться стоматит: на красной слизистой появляются круглые язвочки. Затем они желтеют, и появляются боли в полости рта. Иногда язвочки появляются по краю языка, на дёснах, внутренней части губ и щёк. Лечение местное - используются аппликации или орошение полости рта перечисленными ранее антисептическими растворами. Смазывание язвочек производят специально приготовленными мазями или растительным маслом.
8.2.2. Орошение ротовой полости
Показания: явления стоматита. Оснащение: шпатель, ватные шарики, зажим или пинцет, лоток, растворы антисептиков, перчатки, клеёнка, грушевидный баллон или шприц Жанне. Выполнение манипуляции: - надеть перчатки; - тёплый антисептический раствор набрать в грушевидный баллон или в шприц Жанне; - чтобы раствор не попал в дыхательные пути, голову больного необходимо повернуть на бок (при возможности - усадить больного); - на грудь и шею больного положить клеёнку (или пелёнку), под подбородок поставить лоток; - оттянуть угол рта шпателем, ввести наконечник в преддверие рта; - струёй жидкости под умеренным давлением поочерёдно промыть левое и правое защёчное пространство.
Манипуляция орошения ротовой полости не применяется у тяжелобольных из-за опасности попадания жидкости в дыхательные пути, что может вызвать необратимые последствия.
8.3. Уход за ушами
Пациенты, находящиеся на общем режиме, самостоятельно моют уши во время утреннего ежедневного туалета. Больным на постельном режиме необходимо периодически проводить туалет наружных слуховых проходов.
8.3.1. Удаление грязи и серной пробки
Выполнение манипуляции: - надеть перчатки; - усадить больного; - голову пациента наклонить в противоположную сторону; - закапать в ухо несколько капель 3%-ного раствора перекиси водорода (раствор должен быть тёплый); - оттянуть ушную раковину назад и вверх и вращательными движениями ввести ватную турунду в наружный слуховой проход; - сменив турунду, повторить манипуляцию.
Для удаления серы из ушей нельзя пользоваться жёсткими предметами во избежание повреждения барабанной перепонки.
8.3.2. Закладывание мази в ухо
Выполнение манипуляции: - надеть перчатки; - усадить больного; - голову пациента наклонить в противоположную сторону; - нанести на стерильную ватную турунду необходимое количество мази;
- оттянуть ушную раковину назад и вверх и вращательными движениями ввести турунду с мазью в наружный слуховой проход.
8.3.3. Закапывание капель в уши
Выполнение манипуляции: - надеть перчатки; - усадить больного; - голову пациента наклонить в противоположную сторону; - набрать в пипетку необходимое количество капель (они должны быть тёплыми); - оттянуть ушную раковину назад и вверх и ввести капли в наружный слуховой проход;
- по завершении процедуры заложить в наружный слуховой проход ватный тампон.
8.4. Уход за носом
Ходячие больные во время утреннего туалета уход за носом осуществляют самостоятельно. Тяжелобольным, которые не в состоянии следить за гигиеной носа, необходимо ежедневно освобождать носовые ходы от выделений и образующихся корочек. Медицинская сестра должна делать это ежедневно.
8.4.1. Обработка носовых ходов
Выполнение манипуляции - надеть перчатки; - в положении лёжа или сидя (в зависимости от состояния больного) слегка запрокинуть голову пациента; - смочить ватные турунды вазелиновым или растительным маслом или глицерином; - ввести вращательными движениями турунду в носовой ход и оставить там на 2-3 минуты;
- удалить турунду и повторить манипуляцию.
8.4.2. Закапывание капель в нос
Другой способ очистить нос больного - закапывание капель. В этом случае используется стерильная пипетка. Больные находятся в положении сидя или лёжа (в зависимости от состояния), голову наклоняют к противоположному плечу и слегка запрокидывают назад. Медсестра должна проверить соответствие капель назначению врача, усадить больного и набрать необходимое количество капель в пипетку. Капли закапываются сначала в один, а потом, спустя 2-3 минуты, - в другой носовой ход, предварительно поменяв положение головы.
8.4.3. Помощь при носовом кровотечении
Причины носовых кровотечений разнообразны. Они могут быть результатом местных изменений (травм, расчёсов, язвы перегородки носа, перелома черепа), а также появляться при различных заболеваниях (болезнях крови, инфекционных заболеваниях, гриппе, гипертонической болезни и т.д.). При носовом кровотечении кровь поступает не только наружу, через носовые отверстия, но и в глотку, и в полость рта. Это вызывает кашель, нередко рвоту (при заглатывании крови). Больной становится беспокойным, что усиливает кровотечение. Выполнение манипуляции: - усадить или уложить больного и успокоить; - голову запрокидывать не рекомендуется во избежание заглатывания крови и её попадания в носоглотку; - прижать крылья носа к носовой перегородке; - положить на перегородку холодный компресс или пузырь со льдом; - если кровотечение не останавливается, ввести в носовые ходы ватные шарики (сухие или смоченные 3%-ной перекисью водорода);
- если носовые кровотечения рецидивируют или кровотечение массивное, показана консультация оториноларинголога.
8.5. Уход за глазами
Ходячие больные во время утреннего туалета ухаживают за глазами самостоятельно. У тяжелобольных часто появляются выделения из глаз, склеивающие ресницы и мешающие смотреть. Таким больным необходимо ежедневно протирать глаза стерильными марлевыми или ватными тампонами, смоченными дезинфицирующими растворами. Необходимо запомнить, что для каждого глаза берут отдельный стерильный тампон. После манипуляции по обработке глаз больного сестра должна тщательно вымыть руки с мылом и протереть их спиртом.
8.5.1. Протирание глаз
Показания: гигиена глаз. Оснащение: стерильный лоток, стерильные марлевые шарики, растворы антисептиков, перчатки. Выполнение манипуляции: - надеть перчатки; - в стерильный лоток положить 8-10 стерильных шариков, и смочить их раствором антисептика (раствором фурацилина 1: 5000, 2%-ным раствором соды, 2%-ным раствором борной кислоты, 0,5%-ным раствором марганцовки), 0,9%-ным раствором натрия хлорида или кипячёной водой; - слегка отжать тампон и протереть им ресницы по направлению от наружного угла глаза к внутреннему; - повторить протирание 3-4 раза; - остатки раствора промокнуть сухими тампонами;
- вымыть руки.
8.5.2. Промывание глаз
Показания: дезинфекция конъюнктивального мешка, удаление из него слизи, гноя, первая помощь в случае ожога глаз химическими веществами. Оснащение: - лоток; - стерильный резиновый баллончик; - растворы антисептиков, перчатки. Выполнение манипуляции: - надеть перчатки; - уложить больного; - голову пациента слегка запрокинуть назад; - со стороны виска подставить лоток; - набрать в резиновый баллончик раствор антисептика; - раздвинуть оба века большим и указательным пальцами левой руки; - промыть глаз струёй из баллончика, направляя от виска к носу; - вымыть руки. Тяжелобольным, у которых по тем или иным причинам веки не смыкаются во время сна, необходимо накладывать марлевые салфетки, смоченные тёплым физиологическим раствором на глаза (во избежание высыхания конъюнктивы). Выполнение манипуляции: - надеть перчатки; - усадить или уложить пациента; - на стерильную стеклянную палочку набрать мазь, чтобы она покрывала всю лопатку; - запрокинуть голову больного; - заложить лопаточку с мазью за нижнее веко так, чтобы мазь была направлена к глазному яблоку, а свободная поверхность к веку; - опустить нижнее веко и попросить больного сомкнуть веки; - извлечь лопаточку из-под сомкнутых век и затем слегка прижать мазь к глазному яблоку; - излишки мази убрать ватным шариком;
- вымыть руки.
8.5.3. Другие манипуляции при уходе за глазами
8.5.3.1. Выворот верхнего века
Показания: - заболевания конъюнктивы различной этиологии (бактериальной, вирусной, аллергической) (рис. 75);
- наличие инородного тела; - ношение контактных линз. Противопоказания: - выраженные рубцовые сращения конъюнктивы век с конъюнктивой глазного яблока; - последствия травм; - последствия ожогов. Методы обезболивания: не требуется. Оснащение: - настольная лампа; - стеклянная палочка; - лупа 20х;
- бинокулярная лупа (при необходимости). Рекомендации пациенту перед процедурой: при вывороте и осмотре конъюнктивы верхнего века необходимо смотреть вниз, на колени.
Выполнение манипуляции: 1- й способ. Выворачивание верхнего века пальцами. Исследуемый смотрит вниз. Врач: - большим пальцем левой руки поднимает верхнее веко (рис. 76А); - большим и указательным пальцами правой руки фиксирует веко за край и ресницы, оттягивая его вниз и вперёд (рис. 76Б); - большим или указательным пальцем левой руки смещает верхний край хряща вниз (рис. 76В); - вывернутое веко за ресницы прижимает к верхнему краю орбиты и удерживает в таком положении до окончания осмотра (рис. 76Г). 2- й способ. Выворачивание верхнего века с помощью стеклянной палочки. Все этапы выполняются так же, как при первом способе, только при выполнении пункта «В» используют стеклянную палочку, на которую выворачивают верхнее веко. Для исследования конъюнктивы верхней переходной складки при вывернутом верхнем веке необходимо слегка надавить на глазное яблоко через нижнее веко. При этом рыхло связанная с подлежащими тканями конъюнктива верхней переходной складки становится доступной для осмотра. Рекомендации пациенту после процедуры: нет. Возможные осложнения: - инфицирование конъюнктивальной полости;
- при грубом выполнении процедуры возможна эрозия роговицы.
8.5.3.2. Закапывиe (инстилляция) глазных капель
Показания: - лечение; - диагностика; - обезболивание при проведении различных манипуляций. Противопоказания: непереносимость препарата. Методы обезболивания: не требуется. Оснащение: - закапываемый раствор; - пипетка; - ватный или марлевый шарик. Рекомендации пациенту перед процедурой: - приподнять подбородок; - зафиксировать взгляд кверху и кнутри. Выполнение манипуляции: Надеть перчатки. Усадить или уложить пациента. Непосредственно перед процедурой проверить правильность вводимого лекарства. Попросить пациента слегка запрокинуть голову и посмотреть вверх. Левой рукой взять ватный шарик, положить на кожу нижнего века и, удерживая ватку большим пальцем, оттянуть нижнее веко вниз, а указательным пальцем той же руки придержать верхнее веко. Не касаясь кончиком пипетки ресниц и краев век, ввести одну каплю раствора в пространство между веками и глазным яблоком, ближе к внутреннему углу глазной щели (рис. 77). Вытекающую из глаз часть лекарства удалить ватным шариком. Можно закапывать капли и на верхнюю половину глазного яблока - при оттянутом верхнем веке и при взгляде больного вниз. При закапывании в глаза сильнодействующих лекарственных средств (например, атропина) во Рис. 77. Закапывание избежание попадания их в полость носа и для умень-глазных капель. шения общего действия следует указательным пальцем
прижимать область слезных канальцев в течение 1 минуты. В конце процедуры вымыть руки.
Рекомендации пациенту после процедуры: закрыть глаза и мягко надавить на внутренний угол глаза в течение 3-5 минут. Возможные осложнения: - аллергическая реакция на препарат; - повреждение конъюнктивы;
- повреждение роговицы при неосторожном проведении манипуляции.
8.5.3.3. Закладывание глазной мази
Показания: введение мягкого лекарственного средства в конъюнктивальный мешок при воспалительных заболеваниях переднего отрезка глаза различной этиологии. Противопоказания: - непереносимость препарата; - подозрение на проникающее ранение глазного яблока. Методы обезболивания: не требуется. Оснащение: - используемая мазь; - стерильная стеклянная палочка;
- ватный шарик.
Рекомендации пациенту перед процедурой: - приподнять подбородок; - фиксировать взгляд кверху. Выполнение манипуляции: Надеть перчатки. Усадить или уложить пациента. На стерильную стеклянную палочку набрать мазь таким образом, чтобы она покрывала всю лопатку и, удерживая её параллельно векам, поместить кончик палочки за нижнее веко мазью к глазному яблоку, а свободной поверхностью - к веку. После того как больной зажмурит глаза, извлечь палочку из глазной щели. Далее выполнить круговое поглаживание ватным шариком сомкнутых век для равномерного распределения мази по глазу. Излишки мази убрать ватным шариком. Мазь может быть введена непосредственно из специально выпускаемой тубы. В конце процедуры (рис. 78) вымыть руки.
Возможные осложнения: см. пункт 8.5.3.2.
8.5.3.4. Удаление поверхностных инородных тел с конъюнктивы
Показания: инородное тело роговицы или конъюнктивы. Противопоказания: нет. Методы обезболивания: - при удалении инородного тела с конъюнктивы анестезии не требуется; - при удалении с роговицы - инсталляционная анестезия 0,25%-ным раствором дикаина (или другого анестетика). Оснащение: - раствор анестетика; - ватный тампон; - инъекционная игла или копьё; - щелевая лампа или бинокулярная лупа. Рекомендации пациенту перед процедурой: фиксировать взгляд по просьбе врача. Выполнение манипуляции: Удаление инородных тел с конъюнктивы производится с помощью небольшого ватного «банничка», увлажнённого какими-либо дезинфицирующими глазными каплями. Для удаления инородных тел, расположенных на конъюнктиве верхнего века, необходимо предварительно его вывернуть. После удаления инородного тела в конъюнктивальный мешок закапывается 0,25%-ный раствор лево-мицетина. При инородном теле роговицы в глаз закапывают раствор местного анестетика. Поверхностно лежащие инородные тела удаляют влажным ватным тампоном. Инородные тела, внедрившиеся в поверхностные слои роговицы, удаляют инъекционной иглой или копьём (процедуру осуществляет врач).
Возможные осложнения: см. пункт 8.5.3.2 и реакция на анестетик.
8.5.3.5. Инородное тело в конъюнктивальном мешке
Поиски инородного тела следует начинать с оттягивания нижнего века. При обнаружении его можно удалить с помощью ватного «банничка». Если за нижним веком инородного тела нет, то нужно искать его на внутренней поверхности верхнего века; для этого его необходимо предварительно вывернуть. Важно помнить, что инородное тело в конъюнктивальном мешке следует искать без предварительной анестезии. После удаления инородного тела в поражённый глаз закапываются капли, содержащие антибиотик.
8.5.4. Химические ожоги глаз
При попадании за веки порошкообразного химического вещества необходимо удалить его сухим «банничком» и лишь после этого приступать к промыванию глаза. При ожогах жидкими химическими веществами промывание глаз следует начать как можно быстрее. Промывание лучше проводить слабой струёй воды в течение 10-15 минут. Если ожог нанесен щёлочью, для промывания используется 2%-ный раствор борной кислоты или 0,1%-ный раствор уксусной кислоты. При кислотных ожогах используется 2%-ный раствор гидрокарбоната натрия или изотонический раствор хлорида натрия. Ни в коем случае нельзя ограничиваться 1-2-минутным промыванием, особенно при ожогах порошкообразными химическими веществами. После орошения обожжённая кожа век и лица смазывается антибиотикосодержащей мазью: 1%-ной мазью тетрациклина, 1%-ной мазью эритромицина, 10-20%-ной мазью суль-фацил-натрия. В конъюнктивальный мешок закапывается 0,25%-ный раствор дикаина или 3%-ный раствор тримекаина и закладывается антибиотикосодержащая мазь. Подкожно вводится 1500-3000 ME противостолбнячной сыворотки. При ожогах 2-й, 3-й и 4-й степени необходима срочная госпитализация в стационар. Специфические антидоты: - известь, цемент - 3%-ный раствор динатриевой соли этилендиаминтет-рауксусной кислоты (ЭДТА); - йод - 5%-ный раствор гипосульфита натрия: - перманганат калия - 10%-ный раствор тиосульфата натрия или 5%-ный раствор аскорбиновой кислоты: - анилиновые красители - 5%-ный раствор тонина; - фосфор - 0,25-1%-ный раствор медного купороса:
- смолы - рыбий жир, растительное масло.
8.5.5. Термические ожоги глаз
Вещество, вызвавшее ожог, тщательно удаляется с кожи лица, век и слизистой оболочки глаз пинцетом или струёй воды. Конъюнктивальный мешок промывается водой, в глаз закапывают 3%-ный раствор тримикаина, 0,25%-ный раствор дикаина, 20%-ный раствор сульфацил-натрия, 0,25%-ный раствор ле-вомицетина. За веки закладывается 1%-ный тетрациклиновая или эритромициновая мазь. При наличии на коже пузырей их необходимо срезать, а раневую поверхность обильно смазать антибиотикосодержащими мазями. Подкожно вводится противостолбнячная сыворотка (1500-3000 ME). На глаз накладывается асептическая повязка.
Тестовые задания:
1. При обработке глаз: a. Пользуются разными тампонами. b. Движения совершают от боков к центру. c. Тампоны должны быть стерильными.
2. Обтирание больного производится:
a. Тёплой водой с мылом. b. Тёплой водой без мыла. c. Тёплым раствором фурацилина. d. Не реже 1 раза в неделю или при возникновении загрязнений.3. Обработка промежности производится:
a. Движениями от гениталий к заднему проходу. b. Движениями от заднего прохода к гениталиям.4. Обработка ротовой полости:
a. Выполняется больным самостоятельно. b. По показаниям, выполняется медсестрой.5. При уходе за ушами в наружный слуховой проход закапывают:
a. Раствор салициловой кислоты. b. 70%-ный спирт. c. Стерильный раствор глицерина. d. 3%-ный раствор перекиси водорода.6. Мытьё больного в стационаре должно проводиться:
a. Каждый день. b. Не реже 1 раза в неделю. c. 1 раз в 10 дней. d. 1 раз в месяц. e. Каждые 3 дня.7. При обработке полости носа используют:
a. Сухие турунды. b. Турунды, смоченные раствором фурацилина. c. Турунды, смоченные раствором гидрокарбоната натрия. d. Турунды, смоченные вазелиновым маслом. e. Поваренную соль.8. При носовом кровотегении необходимо:
a. Запрокинуть голову больного. b. Уложить или усадить больного. c. При рецидиве кровотечения вызвать оториноларинголога. d. Выполнить экстренный эндоскопический осмотр носовых ходов.e. Положить на носовую перегородку пузырь со льдом.
aupam.ru
Алгоритм обработки полости рта тяжелобольному
infopedia.su
Смотрите также
-
Корсодил ополаскиватель для полости рта

-
Грибок полости рта симптомы

-
Эффективный ополаскиватель для полости рта

-
Нарост на щеке в полости рта

-
Ирригатор браун полости рта

-
Грибковые заболевания слизистой оболочки полости рта

-
Как выглядит рак полости рта

-
Соблюдение гигиены полости рта

-
Для полости рта таблетки

-
Альбадент бальзам для полости рта 400мл с мумие

-
Кпл лечение полости рта

|
(в условиях реанимации и интенсивной терапии) Цель: соблюдение личной гигиены пациента, предупреждение развития различных осложнений. ПОКАЗАНИЯ: регулярный уход за полостью рта I. ПОДГОТОВКА К МАНИПУЛЯЦИИ: Представиться пациенту, получить у пациента информированное согласие, объяснить ход и цель процедуры. Помыть руки двукратно с мылом. Обработать руки гигиеническим способом, осушить. Надеть перчатки, фартук. II ПРИГОТОВЬТЕ ОСНАЩЕНИЕ: Ø раствор антисептика (2% раствор гидрокарбоната натрия, слабый раствор перманганата калия) Ø стерильные пинцет, 2 шпателя, марлевые салфетки Ø мягкая зубная щетка Ø перчатки Ø два почкообразных лотка Ø глицерин Ø стерильные марлевые шарик Ø резиновые баллон или шприц Жане Ø пеленку, клеенку. 1. Сообщите пациенту о назначенной манипуляции, получите разрешение на ее выполнение 2. Объясните пациенту ход манипуляции 3. Расположите пациента в одном из следующих положений: 4. - на спине, под углом более 45°, если это не противопоказано 5. - лежа на животе (или на спине), повернув голову набок 6. Надеть перчатки 7. Обернуть полотенце вокруг шеи пациента III . ВЫПОЛНЕНИЕ МАНИПУЛЯЦИИ 1. Грудь пациента прикройте полотенцем 2. Придайте пациенту удобное положение 3. К углу рта на пеленку с клеенкой поставьте лоток для сбора промывной воды или раствора 4. Попросите больного широко открыть рот. Смочите щетку в приготовленном антисептическом растворе. При отсутствии щетки можно использовать марлевую салфетку, закрепленную на зажиме или пинцете 5. Произведите чистку зубов, начиная с задних, последовательно вычистить внутреннюю, верхнюю и наружную поверхность, выполняя движения вверх-вниз в направлении от задних зубов к передним. Повторить те же действия с другой стороны рта. Процедура повторяется не менее двух раз 6. Сухими тампонами промокнуть ротовую полость пациента для удаления остатков жидкости и выделений из полости рта 7. Попросите больного высунуть язык. Если он не может этого сделать, то оберните язык стерильной салфеткой и левой рукой осторожно вытянуть ее изо рта 8. Смочите салфетку антисептическим раствором и, снимая налет протрите язык, в направлении от корня языка к его кончику, меняя салфетки 2-3 раза. Отпустите язык. 9. Оберните конец шпателя стерильной салфеткой 10. Левой рукой введите шпатель в полость рта. Отведите им кверху верхнюю губу. Обработайте слизистую оболочку и зубы верхней челюсти пациента вторым шпателем, обернутым стерильной салфеткой и смоченной антисептическим раствором. Смените салфетку, обработайте её, отодвинув нижнюю губу, слизистую оболочку и зубы нижней челюсти 11. Смените салфетку 12. Оросите рот пациента из резинового баллончика и попросите сплюнуть в лоток 13. Трещины на языке и губах смажьте глицерином IY.ОКОНЧАНИЕ МАНИПУЛЯЦИИ. 1. Убрать полотенце. Удобно уложить пациента 2. Снимите перчатки, поместите их в дезраствор, вымойте руки 3. Убедитесь, что у пациента нет к вам вопросов. [5] Дополнительные сведения об особенностях выполнения методики При сухости во рту или халитозе (неприятный запах) рот следует промывать 15-30 мл стандартного состава для полоскания рта (на 1 л воды 1 ч.л. пищевой соды, 1 ч.л. соли, мятная вода для запаха) через каждые 2-4 часа]. Аппликация Это наложение на слизистую оболочку стерильных марлевых салфеток, смоченных раствором антисептика (например раствор фурацилина) на 3-5 минут[7] Создание состояния комфорта пациенту при соблюдении постельного режима Приготовление постели Правильное приготовление постели и контроль за его состоянием имеет большое значение, особенно для тяжелобольных пациентов. Поэтому необходимо, чтобы: Матрац был достаточной длины и ширины, с ровной поверхностью
|