Инфекционные заболевания слизистой оболочки полости рта
Глава 4. Инфекционные заболевания слизистой оболочки полости рта 83
Опоясывающий герпес
Вирусу опоясывающего герпеса свойственна нейродермотроп-ность. В типичных случаях заболевание проявляется везикулярными высыпаниями по ходу нервов. В полости рта везикулы быстро вскрываются, образуя единичные или сливные эрозии, покрытые фибринозным налетом. На коже на месте пузырьков образуются корочки. Как правило, поражения располагаются на одной стороне туловища по ходу межреберных нервов и ветвей тройничного нерва. Рецидивов не бывает
Опоясывающий герпес — частая суперинфекция у ВИЧ-инфицированных с обычной симптоматикой. Появляется везикулезная сыпь по ходу ветвей пораженного чувствительного нерва с развитием ганглионитов. Генерализованные кожные изменения встречаются в 2—4% случаев, рецидивы опоясывающего герпеса или его диссеминация говорят о прогрессировании ВИЧ-инфекции. Больные с подозрением на опоясывающий герпес или с подтвержденным диагнозом моложе 60 летдолжны обследоваться на ВИЧ/СПИД
Слизистая оболочка полости рта изолированно поражается редко. При поражении второй и третьей ветвей тройничного нерва, а также узла тройничного нерва возникают высыпания везикул на слизистойоболочке полости рта с одновременным поражением соответствующих участков кожи. У части больных наблюдаются паралич лицевого нерва и невралгия тройничного нерва
Саркома Капоши (рис. 4-10)
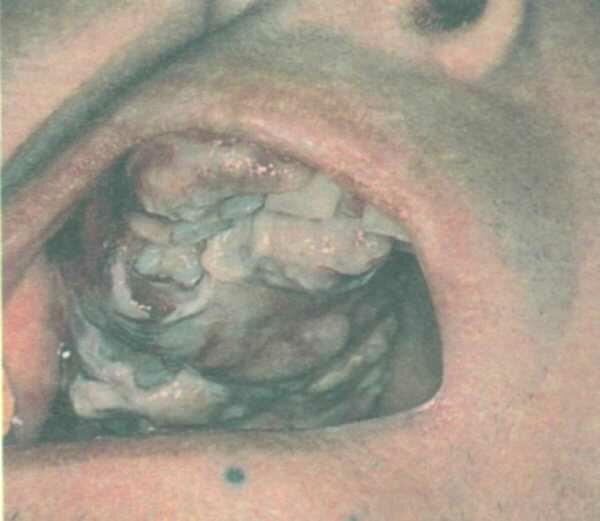
При ВИЧ-инфекции саркома Капоши встречается на стадии вторичных заболеваний. Этиологическую роль приписывают вирусу герпеса человека типа 8. При ВИЧ-инфекции саркома Капоши развивается у людей молодого возраста. Поражения множественные, асимметричные, распространенные. Болезнь имеет тенденцию к быстройгенерализации с поражением слизистых оболочек полости рта, верхних дыхательных путей, внутренних органов и лимфатических узлов, часто ассоциирована с оппортунистическойинфекцией. Возможно изолированное поражение слизистых оболочек и лимфатических узлов. В половине случаев лимфаденопатия связана с метастазами саркомы Капоши. Смертность высокая, более 2 лет выживают 20% заболевших
В полости рта у ВИЧ-инфицированных саркома Капоши проявляется в виде синеватых, красноватых, вишнево-фиолетовых или черных пятен. Иногда элементы поражения не пигментированы. Плоские на начальных стадиях пятна затем увеличиваются, разделяются на доли иизъязвляются. На стадии изъязвления элементы поражения резко болезненны. Язвы не склонны к эпите-лизации. Наиболее часто саркомаКапоши в полости рта локализуется на твердом и мягком небе, реже встречается на десне, языке. Саркома Капоши на десне может напоминать эпулис. На языке элементы поражения располагаются, какправило, в районе желобоватых сосочков
Рис. 4-10. Саркома Капоши при ВИЧ-инфекции
84 4.2. Вич-инфекция
Волосистая лейкоплакия (рис. 4-11)
|
Вне ВИЧ-инфекции не встречается |
Волосистая лейкоплакия (ротовая вирусная лейкоплакия, плоская кондилома, ворсистая лейкоплакия) возникает в результате внедрениявируса Эпштейна—Барр в эпителиальные клетки слизистой оболочки рта. При появлении волосистой лейкоплакии вероятность развитияСПИДа увеличивается. Встречается у 98% больных СПИДом. Поражается только слизистая оболочка полости рта |
Клинически волосистая лейкоплакия проявляется поражением боковых поверхностей и спинки языка. Очаги лейкоплакии могут распространяться на слизистую оболочку щек, дна полости рта, неба. Элементы поражения представляют собойучастки гиперкератоза в виде беловатых линий, складок, выступов, воронок. Участки гиперкератоза не соскабливаются, имеют вид плоскихбляшек, сходных с поражениями при классической лейкоплакии. Поверхность бляшек может быть и гладкой, и шероховатой |

Рис. 4-11. Волосистая лейкоплакия при ВИЧ-инфекции
Кандидоз
|
Кандидоз вызывают условно-патогенные грибы рода Candida, которые являются представителями нормальной микрофлоры полости рта, слизистой оболочки желудочно-кишечного тракта, влагалища, кожи. В полости ртаразвивается острый псевдомемб-ранозный кандидоз (молочница) с творожистыми, легко снимающимися налетами на гиперемирован-ной слизистой оболочке. Острый атрофический кандидоз сопровождается выраженной гиперемией слизистой оболочки, налет отсутствует или сохраняется в глубоких складках. При хроническом гиперпластическом кандидозе нагиперемированной слизистой оболочке полости рта образуется толстый слой плотно сидящегоналета в виде узелков или бляшек, плотно спаянных с подлежащей слизистой оболочкой |
Микозы при ВИЧ-инфекции возникают часто, это оппортунистические и СПИД-ассоциированные заболевания. Развитие микозов всегда говорит о прогрессировании ВИЧ-инфекции и обычно наблюдается припереходе болезни в стадию вторичных заболеваний. Чаще всего встречаются криптококкоз, гистоплазмоз и кокцидиоидомикоз, зигомикозы, пенициллинозы, кандидозы. У ВИЧ-инфицированных клинические проявления кандидоза зависятот выраженности иммунодефицита. При орофарингеальной форме впроцесс вовлекается слизистая оболочка полости рта с клиникой кан-дидозной ангины, стоматита. При выраженных формах иммунодефицита, когда количество СД4+- клеток падает ниже 200 в 1 мкл, процесс со слизистой оболочки полости рта спускается вниз и поражает пищевод, трахею, бронхи, легкие |
Наиболее часто возникает длительно текущий острый псевдомембраноз-ный кандидоз. Клинические проявления идентичны обычному канди-дозу — белые творожистые налеты на слизистой оболочке. Налет легкоснимается. Под ним обнаруживается гиперемированная слизистая оболочка. Может развиваться также острый атрофический кандидоз в виде участков атрофии нитевидных сосочков языка. Редко встречается гиперпластический кандидоз |
studfiles.net
Инфекционные заболевания слизистой оболочки рта
На слизистой оболочке полости рта проявляются многие инфекционные заболевания. Основной признак большинства инфекционных болезней - возможность передачи их от больного организма здоровому при соответствующих условиях.
Инфекционное заболевание возникает в результате взаимодействия трех основныхфакторов: микроба, макроорганизма и окружающей среды. Основная роль может принадлежать тому или иному из этих факторов в разных случаях. Наличие возбудителя - обязательное, но не всегда основное условие.
Полость рта в норме обильно заселена микроорганизмами, большинство из которых относятся к условно-патогенным. Под влиянием определенных факторов повышается вирулентность некоторых видов микрофлоры, из условно-патогенных они становятся патогенными. Этому способствуют снижение местного и общего иммунитета, проникновение микробов вглубь тканей при травме, нарушение их симбиотического равновесия (при применении некоторых лекарств).
Заболевания, вызванные условно-патогенной флорой, принято называть эндогенными инфекционными болезнями, или аутоинфекциями. К ним относят некоторые фузоспирохетозы, кандидо-зы, гнойничковые и другие заболевания. Патогенная флора вызывает экзогенные инфекционные заболевания. Деление на эндо- и экзогенные инфекционные заболевания условно и не всегда может быть обосновано.
На слизистой оболочке рта при инфекционных заболеваниях часто развиваются вирусные заболевания, язвенно-некротический стоматит Венсана, бактериальные инфекции, микозы и локальные проявления венерических заболеваний.
Как видно из перечисленного, поражение слизистой оболочки полости рта может доминировать в клинической картине инфекционного заболевания, и его лечение составляет задачу врача-стоматолога (например, герпетические поражения, язвенно-некротический гингивостоматит Венсана). При других же заболеваниях общесоматическое лечение является ведущим (например, при кори, скарлатине, сифилисе, туберкулезе и лепре) и относится к компетенции врачей других специальностей.
По мере развития клинической микробиологии все большее число болезней относят к инфекционным. Для многих заболеваний полости рта инфекционная этиология еще не доказана, но предполагается.
Вирусные заболевания
Вирусные заболевания в настоящее время - самые частые заболевания человека. Они могут протекать остро, хронически и латентно. В полости рта клинически проявляются многие вирусные инг фекции. Самое частное вирусное заболевание - обычный герпес.
Вирусы обычного герпеса, ветряной оспы и опоясывающего лишая, Коксаки А, ящура, везикулярного стоматита дают сходную клиническую картину во рту, где основным морфологическим элементом поражения является везикула, переходящая в эрозию - афту.
Вирусные геморрагические лихорадки имеют проявления в полости рта в виде пламенного зева, катарального гингивита, энантемы на мягком небе, гиперемии губ, заед, геморрагических высыпаний.
Изменения в зеве и на мягком небе наблюдаются и при многих других вирусных инфекциях: гриппе, парагриппе, риновирусных и аденовирусных заболеваниях, краснухе. Специфические изменения возникают на слизистой оболочке полости рта при кори и скарлатине.
Обычный герпес
Обычный (простой) герпес (herpes simplex) - самое распространенное вирусное заболевание человека - вызывается вирусом обычного герпеса. Этот вирус обнаруживается у 75-90% взрослых людей. Источником инфекции являются больные и виру со носители. Первичное инфицирование происходит обычно после 6 мес жизни, так как до этого времени в крови большинства новорожденных содержатся антитела к вирусу обычного герпеса, полученные от иммунной матери. В первые месяцы жизни это заболевание встречается крайне редко и дает тяжелые генерализованные поражения кожи, слизистых оболочек, печени, головного мозга, глаз и других органов. Наиболее восприимчивы к обычному герпесу дети в возрасте от 6 мес до 3 лет. Встречаются вспышки острого герпетического стоматита в детских дошкольных учреждениях. После трехлетнего возраста первичное инфицирование встречается все реже, но заболевают первично и взрослые. Очень часто первичное инфицирование протекает субклинически или бессимптомно. Вирус обычного герпеса, попав в организм, сохраняется в нем на всю жизнь.
Клинически герпетическая инфекция в полости рта проявляется в двух формах: первичной герпетической инфекции - острого герпетического стоматита (первичный герпес) и хронического рецидивирующего герпеса (рецидивирующий герпетический стоматит) .
Острый герпетический стоматит (stomatitis herpet'ica acuta). Ранее это заболевание называлось острым афтозным стоматитом.
Клиническая картина. Инкубационный период длится в среднем 4 дня. Заболевание начинается остро, как правило, с повышения температуры (37-41° С) и общего недомогания. Через 1 -2 дня возникает боль в полости рта, усиливающаяся при еде и разговоре. Слизистая оболочка гиперемирована, отечна, затем на ней высыпают мелкие везикулы, единичные или группами, количество их варьирует от 2-3 до нескольких десятков. Стадия везикулы обычно просматривается больным и врачом, так как она быстро переходит в эрозию - афту. Афта - эрозия округлой, овальной или щелевидной формы с ровными краями, гладким дном, покрытым серовато-белым налетом. Эрозии могут переходить в поверхностные язвы, а при присоединении вторичной инфекции - в более глубокие некротические язвы. Локализуются афты преимущественно на небе, языке, щеках, губах, переходных складках. Характерно диффузное поражение десен - острый катаральный гингивит, более выраженный со стороны неба. Некротизированные участки десны желтовато-белого цвета, не снимаются при потираний. Процесс захватывает лишь узкую кайму по краю десны, которая покрыта гнойным налетом. Контуры десны сохраняются. Гингивит при остром герпетическом поражении держится некоторое время после исчезновения общих явлений и эпителизации афт. Язык обычно сильно обложен. Слюноотделение рефлекторно усиливается.
РАЗДЕЛ СТОМАТОЛОГИЯ
Все статьи Адреса и телефоны клиникnedugamnet.ru
MED24INfO
Одним из клинических симптомов острых инфекционных заболеваний, в ряде случаев позволяющим установить диагноз отягощающим и осложняющим их течение, являются изменения слизистой оболочки полости рта. На различных ее участках могут появляться специфические изменения, типичные для определенного заболевания, например пятна Бельского—Фила- това-Коплика при кори, отдельные геморрагии при гриппе, возникающие в результате поражения мелких сосудов всех слизистых оболочек, и др.При острых инфекционных заболеваниях могут отмечаться и неспецифические изменения слизистой оболочки рта, отражающие влияние мест- но действующих факторов в виде нарушения пищеварения и самоочищения полости рта вследствие плохого аппетита, сухости из-за дыхания через рот и гипосаливации. Определенную роль играют также общие нарушения в организме, обусловленные острым инфекционным заболеванием и его лечением, которые приводят к снижению иммунитета, нарушению кислотно-щелочного состояния слюны, гипоксии тканей, дисбактериозу, гипо- и авитаминозу и др. При этом на фоне любого острого инфекционного заболевания вследствие снижения неспецифической реактивности организма могут возникать и обостряться вирусные, бактериальные и грибковые заболевания: острый герпетический стоматит, обострения болезней паро- донта, импетиго, кандидоз (молочница) и т. д. В таких случаях следует считать, что это смешанная, или сочетанная, инфекционная патология. Проявление и тяжесть любых изменений слизистой оболочки полости рта при острых инфекционных заболеваниях зависит как от возбудителя (его вирулентности), так и от индивидуальных особенностей организма (возраст, физическое состояние, генетический статус и др.).
У детей течение и клиника инфекционных заболеваний имеет много особенностей, обусловленных морфологической незрелостью ткани и функциональным несовершенством систем жизнеобеспечения. Экспериментальные и клинические ггаблюдения показывают, что реакция развивающегося организма на различные инфекционные агенты находится в прямой зависимости от степени его зрелости. Так, в процессе эволюции, по мере усложнения организма, увеличивается чувствительность к бактериальным продуктам, позднее проявляющаяся аллергической реактивностью. У новорожденных и детей грудного возраста относительно слабо развиты аллергические реакции. Эта гипореактивность в свою очередь обусловливает несовершенство защитных реакций и атипичность развития воспаления. В связи с этим у детей раннего возраста очаги воспаления не имеют тенденции к отграничению, у них отсутствует способность образовывать клеточный барьер вокруг очага, из-за чего у места входа инфекции реактивные явления развиты слабо и преобладают деструктивно-некротические изменения.
Слизистая оболочка полости рта при острых инфекционных заболеваниях почти всегда вовлекается в патологический процесс, однако характер и диагностическая ценность изменений различны.
При скарлатине наблюдается типичный признак болезни — малиновый язык. В течение 3 дней болезни на фоне высокой температуры возникает выраженная обложенность языка, на 3—4-й день этот налет слущивается вместе с нитевидными сосочками языка, постепенно обнажая гладкую поверхность (рис. 5) с выраженными грибовидными сосочками. Когда язык полностью освобождается от налета, он внешне напоминает ягоду малины: ярко-малинового цвета с выступающими бугорками грибовидных сосочков. В дальнейшем грибовидные сосочки атрофируются, и какое-то время поверхность языка становится гладкой, как бы полированной и напоминает гунтеровский язык. Затем эпителиальный покров языка восстанавливается.
Вторым, почти постоянным симптомом скарлатины в полости рта является «пылающий зев» — яркая гиперемия слизистой оболочки зева с мелкоточечной сыпью в центре мягкого неба. Неспецифическим, но постоянным признаком скарлатины является катаральный гингивит, усиливающийся в период выраженной десквамации эпителия языка и шелушения (рис. 6).
Лечение изменений слизистой оболочки полости рта при скарлатине состоит в устранении симптомов, обусловленных повышенной десквамацией эпителия, сухости слизистой оболочки, иногда жжения. Рекомендуют смазывать слизистую оболочку рта 1—2% анестезиновой эмульсией на персиковом масле и полоскать полость рта после каждого приема пищи крепким чаем.
Для предотвращения вторичного инфицирования кариозные зубы нужно закрывать дезинфицирующими повязками и ежедневно, если больной не может чистить зубы, тщательно промывать их антисептическими растворами (этакридина лактат 1%, фурацилина0,02%, калия перманганата слабо-розового цвета и др.). При наличии выраженного десквамативного стоматита, о чем будет свидетельствовать яркая гиперемия и сухость всей слизистой оболочки рта, необходимо исключить аллергическую реакцию, после чего применить кератопластические средства (каротолин, масло шиповника, облепихи и др.).
При к о р и за 1—2 дня до появления сыпи на коже возникает энантема на слизистой оболочке мягкого и твердого неба в виде пятен темно-пурпурно- красного цвета размером от одного до нескольких миллиметров, неправильной формы, сливающихся между собой. Одновременно на слизистой оболочке щек, против малых коренных зубов, иногда на губах и деснах появляются пятна Бельского—Филатова—Коплика — патогномоничный для кори симптом. Это мелкие, размером около 1 мм, белого цвета пятнышки, образованные некротизированным эпителием, слегка выстоящие над инфильтрированной на этом участке слизистой оболочкой, окруженные узким красным венчиком гиперемии. Пятна Бельского—Филатова—Коплика располагаются группами, но никогда не сливаются между собой и их нельзя удалить тампоном.
В начальный период болезни на слизистой оболочке десен часто появляются белые наложения, с трудом снимающиеся тампонами. Происхождение их, вероятно, аналогично происхождению пятен Бельского—Филатова—Коплика, являющихся результатом некроза и десквамации пораженного вирусом эпителия. Эти наложения, пятна Бельского-Филатова-Коп- лика и энантемы сохраняются в полости рта 1—3 дня после появления сыпи на коже, а затем исчезают. Слизистая оболочка полости рта остается ги- перемированной на всех участках. На губах на фоне гиперемии появляются трещины, в углах рта — заеды.
Лечение состоит в поддержании гигиенического состояния полости рта; необходимо ежедневно чистить зубы или обрабатывать полость рта слабыми антисептическими растворами. Трещины на губах и заеды смазывают кератопластическими средствами. После каждого приема пищи необходимо полоскать и промывать рот крепким чаем.
При краснухе не отмечаются специфические изменения слизистой оболочки рта. Неспецифическими симптомами являются отек, гиперемия зева и задней стенки глотки с реакцией затылочных и околоушных лимфатических узлов в продромальный период. При тяжелом течении заболевания могут развиться гингивит, сухость и трещины губ, заеды в углах рта.
При дизентерии изменения слизистой оболочки рта являются отражением высокой интоксикации организма, повышенной температуры тела и дегидратации. Слизистая оболочка полости рта бледная, отечная, на ней отмечаются отпечатки зубов в области щек и боковой поверхности языка. Язык бледный, сухой, с гиперплазированными нитевидными сосочками. Эти симптомы сохраняются в течение 6—7 дней. При благоприятном развитии болезни слизистая оболочка постепенно становится более влажной, приобретает розовую окраску. При затяжном течении дизентерии слизистая оболочка рта, сохраняя бледность, приобретает синюшный оттенок. В области десневого края она истонченная, прозрачная, с хорошо просвечивающими сосудами.
На 11—15-й день изменения слизистой оболочки полости рта исчезают. Однако если развивается авитаминоз, то могут появиться трещины губ и заеды, которые не сопровождаются воспалительной реакцией. Длительное применение антибиотиков при лечении дизентерии, последующие постдизентерийные колиты часто обусловливают развитие кандидоза.
Лечения изменений слизистой оболочки полости рта в первые дни болезни не требуется. В дальнейшем необходимо не допустить развития кандидоза.
При ветряной оспе изменения слизистой оболочки рта и кожи одинаковы, но поверхность появившихся на слизистой оболочке папул и везикул мацерируется и быстро эрозируется. На слизистой оболочке рта, преимущественно на губах и в преддверии рта, вначале появляются пятна, папулы, затем образуются пузырьки, которые вскрываются, и эрозии покрываются фибринозным налетом. В результате формируются элементы, напоминающие афты; они имеют округлую или слегка овальную форму, четко очерченные края, покрыты желтовато-серым налетом и расположены на слегка инфильтрированном основании. На красной кайме губ на таких элементах образуются корки. Ввиду того что при ветряной оспе высыпания обычно появляются приступообразно, на слизистой оболочке рта, также как и на коже, сыпь имеет полиморфный характер: пятна, пузырьки, папулы, эрозии. Эти элементы возникают на твердом и мягком небе, языке, внутренней поверхности щек, в преддверии рта и на губах.
При лечении, учитывая, что в содержимом пузырьков всегда содержится вирус ветряной оспы, для обработки полости рта в первые дни болезни целесообразно применять противовирусные препараты: интерфероновую, оксо- линовую, теброфеновую или флореналевую мази. Для устранения болезненности при приеме пищи целесообразно использовать анестезиновую эмульсию. После каждой еды следует проводить антисептическую обработку полости рта с последующим смазыванием элементов кератопластическими средствами (масло шиповника, облепихи, каротолин). Элементы на красной кайме губ следует обрабатывать подсушивающими средствами: 1—2% водными растворами бриллиантового зеленого или метиленового синего.
Инфекционный мононуклеоз — заболевание, предположительно вирусной природы, начинается с повышения температуры тела, нарушения самочувствия больного: появляются боли в горле, носовое дыхание затруднено из-за отека слизистой оболочки и набухания лимфоидной ткани. Наблюдается увеличение шейных лимфатических узлов в виде цепочки по заднему краю грудино-ключично-сосцевидной мышцы, а затем и полиаденит. Лимфатические узлы плотноэластической консистенции, не спаяны между собой, малоболезненны. В разгар заболевания в сочетании с ангиной или самостоятельно развиваются катаральный стоматит и, нередко, язвенный гингивит. При хронических заболеваниях пародонта наступает их обострение. Течение болезни длительное, в течение 7—8 дней держится высокая температура тела, увеличены селезенка и печень. В периферической крови определяются моноцитоз, лимфоцитоз, иногда выраженный лейкоцитоз. Появляются атипичные одноядерные клетки с широкой базофильной цитоплазмой, которые называют широкоплазменными лимфоцитами, лимфомо- ноцитами или мононуклеарами; СОЭ умеренно повышена. Гингивостома- тит отягощает течение болезни. Изъязвления десневого края в период стихания основных симптомов заболевания приобретают ведущее значение.
Лечение гингивостоматита состоит в устранении факторов, поддерживающих некротический процесс в деснах: удаление мягкого налета, зубного камня, промывание зубодесневых карманов, использование противоми- кробных и противовоспалительных средств (сок коланхоэ, эктерицид и др.).
Пригриппе, парагриппе и аденовирусных заболеваниях обнаруживают различные изменения слизистой оболочки полости рта: гиперемию, геморрагии, усиленный сосудистый рисунок, отечность, зернистость, налет и десквамацию эпителия на языке. При этом геморрагии и усиление сосудистого рисунка наблюдаются при гриппе чаще, чем при парагриппе и аденовирусных заболеваниях. Зернистость слизистой оболочки полости рта статистически достоверно чаще встречается при аденовирусной инфекции (Мельниченко Э.М., 1972). Кроме того, в большом проценте случаев (до 20%) при вирусных заболеваниях диагностируют грибковый, медикаментозный и герпетический стоматит, который осложняет течение основного заболевания. В этих случаях следует говорить о смешанной инфекции.
Исходя из этого, если при гриппе, парагриппе, аденовирусных заболеваниях возникают высыпания на слизистой оболочке рта, то необходимо, помимо лечения основного вирусного заболевания, применять местно средства, обладающие противовирусным действием (0,25—0,5% оксолиновая мазь, 0,25—0,5% флореналевая мазь, 0,5—1% теброфеновая мазь идр.), а при кандидозе - противогрибковые препараты (нистатиновая и 5% лево- риновая мази, йодинол, 20% раствор натрия бората в глицерине и др.). Целесообразно применение аскорутина внутрь.
www.med24info.com
7.3. Заболевания слизистой оболочки полости рта, вызываемые специфической инфекцией
7.3. Заболевания слизистой оболочки полости рта, вызываемые специфической инфекцией
Кандидоз (кандидамикоз, молочница) слизистой оболочки полости рта и губ относится к наиболее распространенным заболеваниям. Возбудителями грибковой инфекции полости рта являются грибы рода Candida, чаще других — широко распространенный в природе дрожжеподобный гриб Candida albicans. Обнаруживается он у многих здоровых людей.
Кандидоз развивается на фоне определенных физиологических изменений организма человека, при различных патологических состояниях. Молочницей чаще болеют ослабленные дети первых недель жизни, но встречается она также у здоровых детей при нарушении гигиенических правил. Возможна передача инфекции через соски, белье и другие предметы ухода. Инфицирование кожи и слизистой оболочки рта новорожденного может произойти во время его прохождения через родовые пути матери, страдающей влагалищным кандидамикозом.
Кандидоз может возникнуть также у детей старшего возраста, длительно болеющих, применявших антибактериальные, гормональные или цитостатические препараты.
Клиническая картина. Заболевание начинается бессимптомно. Позже ребенок становится беспокойным, плохо ест и плохо спит. Дети старшего возраста жалуются на чувство жжения и неприятный вкус во рту. Регионарные лимфатические узлы могут быть увеличены. Температура тела нормальная, иногда повышена.
П ри осмотре полости рта на слизистой оболочке щек по линии смыкания зубов, небе, губах, языке обнаруживают налет в виде белых точек (рис. 7.9.). По мере размножения гриба налет увеличивается, образуя пленку, напоминающую створоженное молоко, поэтому заболевание называется молочницей. При легкой степени поражения налет снимается шпателем полностью. При тяжелой форме сплошной налет пропитывается фибрином, содержит нити псевдомицелия, приобретает вид желтовато-серых пленок. Пленки с трудом снимаются шпателем, после чего обнажается отечная гиперемированная слизистая оболочка, нередко кровоточащая, эрозированная поверхность. У детей младшего возраста встречаются дрожжевые поражения кожи в области половых органов, шейных, межпальцевых и межъягодичных складок.
ри осмотре полости рта на слизистой оболочке щек по линии смыкания зубов, небе, губах, языке обнаруживают налет в виде белых точек (рис. 7.9.). По мере размножения гриба налет увеличивается, образуя пленку, напоминающую створоженное молоко, поэтому заболевание называется молочницей. При легкой степени поражения налет снимается шпателем полностью. При тяжелой форме сплошной налет пропитывается фибрином, содержит нити псевдомицелия, приобретает вид желтовато-серых пленок. Пленки с трудом снимаются шпателем, после чего обнажается отечная гиперемированная слизистая оболочка, нередко кровоточащая, эрозированная поверхность. У детей младшего возраста встречаются дрожжевые поражения кожи в области половых органов, шейных, межпальцевых и межъягодичных складок.
Рис. 7.9. Кандидоз. Поражение языка.
Распространение грибов Candida контактным, гематогенным или лимфогенным путем приводит к развитию генерализованной формы кандидоза, при котором в процесс вовлекаются все органы и системы организма ребенка. В этих случаях прогноз неблагоприятен.
Дифференциальную диагностику проводят с острым герпетическим стоматитом, а также с обложенным языком. Кандидоз диагностируют на основании обнаружения в материале, взятом при соскобе со слизистой оболочки полости рта, дрожжеподобных грибов. В свежеприготовленном нативном препарате можно выявить скопление почкующихся дрожжевых клеток и тонкие ветвящиеся нити псевдомицелия. Выявление единичных дрожжевых клеток не дает права ставить диагноз кандидоза.
Лечение. Необходимым условием терапии является создание щелочной среды в полости рта для препятствия размножению гриба. Полость рта после каждого кормления следует промывать 1—2 % раствором питьевой соды. В настоящее время с успехом применяют антисептические средства мирамистин, гексорал, оказывающие противогрибковое действие. Для обработки слизистой оболочки рта можно также использовать препараты йода (йодинол) или проводить полоскание йодной водой 5—6 раз в день из расчета 5—10 капель йода на полстакана воды.
Как для общего, так и местного лечения широко применяют антибиотики полиенового ряда — нистатин, леворин, пимафуцин. Механизм их действия заключается в подавлении жизнедеятельности и деления грибов.
Для местной обработки используют взвесь нистатина — 500 000 ЕД в 5 мл грудного молока.
Пимафуцин — один из современных полиеновых антибиотиков, его преимуществами являются отсутствие резистентности к грибам, малая токсичность и аллергизирующий эффект. Применяют его по 0,5 мл суспензии 4—6 раз в сутки или по 1 таблетке 2 раза в сутки.
Азольные соединения, дающие хороший эффект в лечении кандидоза, назначают и детям.
Широко используют канестен (клотримазол), низорал (1 % крем, 1 % раствор). Детям в возрасте до 3 мес препараты разводят в 2—3 раза кипяченой водой (раствор) или растительным маслом (мазь).
Обязательно применение противогрибковых препаратов внутрь. Детям первых недель и месяцев жизни назначают нистатин по 100 000— 150 000 ЕД в сутки в 5—6 приемов с грудным молоком или в порошках с сахаром. Более старшим детям дают препарат из расчета 50 000 ЕД на 1 кг массы тела в сутки. Низорал показан детям с массой тела от 15 до 30 кг по 100 мг в сутки, с массой тела более 30 кг — в дозировке для взрослых. Во избежание рецидива молочницы лечение необходимо продолжать в течение 6—12 дней после полной ликвидации налета на слизистой оболочке полости рта.
При рецидивирующей форме молочницы через 2 нед по окончании курса лечения рекомендуется повторить анализ соскоба со слизистой оболочки полости рта, чтобы убедиться в отсутствии патогенных грибов.
Необходимо учитывать, что нелеченые кариозные зубы являются источником реинфекции слизистой оболочки грибами, поэтому целесообразно санирование полости рта в кратчайшие сроки. Удаление зубов показано после полного излечения кандидоза.
Проявления сифилиса в полости рта. Возбудитель сифилиса — бледная трепонема — попадает в организм человека через поврежденную кожу или слизистую оболочку в результате прямого контакта или через предметы (в том числе стоматологические инструменты). Инкубационный период может длиться 3—4 нед.
На месте внедрения бледной спирохеты возникает язва (шанкр) с ровными краями и дном цвета красного мяса. В основании язвы определяется инфильтрат, приподнимающий язву над поверхностью слизистой оболочки. Типичными признаками шанкра являются отсутствие болезненности при пальпации и возникновение плотных, увеличенных безболезненных регионарных лимфатических узлов, не спаянных с окружающими тканями. Диагноз должен быть подтвержден наличием в соскобе с поверхности язвы возбудителя сифилиса. При атипичном проявлении шанкра клиническая картина может быть сходной с таковой при травматических поражениях, раковой язве, шанкриформной пиодермии. Серологические реакции становятся положительными не ранее чем через 3—4 нед с момента появления сифиломы.
Вторичный сифилис характеризуется полиморфной сыпью на коже и слизистых оболочках, образующей сплошные участки эритемы с резкой границей. Наиболее часто наблюдается поражение слизистой оболочки неба, язычка, миндалин, боковых поверхностей языка. Папулы при сифилисе у детей редко эрозируются.
По внешним признакам папулы вторичного периода сифилиса похожи на проявления врожденного сифилиса, который может быть у ребенка первого года жизни при внутриутробном заражении сифилисом от больной матери. Папулы синюшно-красного цвета, приподняты над уровнем слизистой оболочки. На участках слизистой оболочки языка в местах образования папул выявляется отсутствие нитевидных и грибовидных сосочков (симптом «скошенного луга»).
При врожденном сифилисе наблюдаются своеобразные изменения красной каймы и кожи губ. Кожа становится плотной, теряет эластичность. Слизистая оболочка напряжена. При плаче возникают трещины, распространяющиеся на красную кайму, покрывающиеся корками, при заживлении их образуются лучеобразные рубцы, что является характерным признаком врожденного сифилиса. При поскабливании папул можно выявить эрозии, со дна которых выделяется большое количество трепонем.
Третичный период сифилиса характеризуется образованием гумм, при распаде которых возникают глубокие язвы, заживающие в течение 3—4 мес с образованием грубого рубца.
Лечение сифилиса проводят в специализированных диспансерах.
Туберкулезные поражения слизистой оболочки полости рта развиваются в результате проникновения микобактерий через поврежденный эпителий. Наблюдается поражение травмируемых участков слизистой оболочки на щеках, языке, твердом небе. На месте внедрения бактерий туберкулеза появляются типичные туберкулезные бугорки, после распада которых образуется язва с неровными краями, мягкими на ощупь. В переходной складке или на языке язва может быть щелевидной. Язва резко болезненна при обследовании и приеме пищи. Определяются увеличенные и болезненные регионарные лимфатические узлы.
В дифференциальной диагностике от сифилитической, травматической и трофической язв решающее значение имеет цитологическое исследование с обнаружением типичных гигантских клеток Лангханса и казеозного распада.
Лечение проводят в специализированных диспансерах.
studfiles.net
Смотрите также
-
Переносной ирригатор полости рта
-
Мирамистин для полости рта
-
Лечение кандидоза в полости рта у женщин

-
Флегмона дна полости рта
-
Киста слизистой оболочки полости рта
-
Рекомендации после профессиональной гигиены полости рта

-
Грибок полости рта

-
Гнойная рана в полости рта лечение

-
Гальванизм в полости рта симптомы
-
Ирригатор полости рта что это такое

-
Болит полость рта